
#Thieme未来星计划荣誉推出神经病学专题,我们将与未来星计划的小伙伴们持续推荐解读与神经病学相关的论文与研究,欢迎关注。同时,欢迎感兴趣的小伙伴加入我们。
本期推荐 & 解读 BY
王元 | 中国医科大学
↓ 神经病学专题丨108
尽管评估和诊断怀孕或产后患者的精神状态改变在很大程度上与其他患者相似,但仍存在一些关键差异。例如,一些神经产科诊断可能需要紧急分娩胎儿。因此,熟悉怀孕和分娩的生理变化及医学并发症对于正确诊断和处理这些情况至关重要。在本综述中,Adam J. Kroopnick博士等人探讨了导致怀孕或产后精神状态改变的特定疾病,如先兆子痫和妊娠高血压。他们还回顾了可能由妊娠引起的代谢和内分泌问题,如长时间分娩后的低钠血症和妊娠剧吐后的Wernicke-Korsakoff综合征。此外,讨论了妊娠对脑血管系统的影响,可能导致缺血性卒中、脑出血或可逆性脑血管收缩综合征。妊娠期间出现的医学并发症需要特殊处理,孕妇也可能因产科麻醉而出现神经系统并发症,需要及时识别和治疗。
Seminars in Neurology
Approach to Altered Mental Status in Pregnancy and Postpartum
Kroopnick, Miller
中文内容仅供参考,一切以英文原文为准。
妊娠期高血压疾病
高血压疾病(HDPs)包括慢性高血压、妊娠高血压、子痫前期/子痫、慢性高血压合并子痫前期和HELLP综合征。这些疾病在分娩住院患者中的发病率上升,增加了孕产妇中风的风险。子痫前期定义为妊娠20周后出现新发或加重的血压升高、蛋白尿或终末器官功能障碍。子痫是HDPs最严重的并发症,表现为妊娠患者的新发癫痫发作。子痫发作可能没有预警信号,常见症状包括头痛和视力障碍。后可逆性脑病综合征(PRES)与子痫前期和子痫相关,表现为神经系统症状和血管源性水肿,常在产后诊断,可能因紧急分娩导致诊断延迟。
对于所有围生期高血压患者,控制血压是关键。对于符合子痫前期严重特征的患者,使用硫酸镁预防癫痫发作也非常重要。及时诊断和治疗HDPs对于降低孕产妇发病率和死亡率至关重要。
急性妊娠脂肪肝
急性妊娠脂肪肝(AFLP)是一种罕见但严重的肝脏问题,通常发生在妊娠晚期。每7,000至20,000名孕妇中可能有1人患病。症状包括恶心、呕吐、腹痛、肝功能衰竭、肝脏在超声波检查中回声增强、肾脏损伤或脑病。与HELLP综合征不同,AFLP可能导致高氨血症和脑病。治疗包括支持性护理,如处理凝血功能障碍、低血糖和肾损伤,以及及时分娩。分娩后,肝功能通常恢复正常。
血栓性微血管病
血栓性血小板减少性紫癜(TTP)是一种罕见且严重的疾病,主要由ADAMTS13蛋白酶缺乏引起,导致凝血问题。症状包括血小板减少、溶血性贫血、肾功能损害、发热和神经系统问题。妊娠期间,TTP的发病率约为1/17000,占所有妊娠期血小板减少症患者的5%,尤其在妊娠晚期和产后更为常见。诊断通常通过ADAMTS13检测确认,治疗需立即进行血浆置换以降低风险。在妊娠期间进行血浆置换的安全性与一般人群相当。
溶血性尿毒症综合征
溶血性尿毒症综合征(HUS)是由补体系统异常引起的疾病,主要影响肾脏,有时也影响大脑。在孕妇中,HUS通常在分娩后确诊,尤其是初产妇。在一项研究中,非典型HUS患者中只有少数出现脑病,但有些人有其他神经系统症状,如视觉障碍或运动障碍。Eculizumab是一种治疗这种疾病的特殊药物。
妊娠期精神状态改变的代谢和内分泌原因
恶心和呕吐是妊娠早期的常见症状,严重时可能发展为妊娠剧吐,导致营养缺乏、代谢紊乱甚至脑病。硫胺素缺乏可能导致Wernicke脑病(WKS),这种情况常见于妊娠中期早期,表现为认知症状如眼动障碍。及时补充大剂量硫胺素可以预防Korsakoff综合征。
低钠血症和血糖异常(包括低血糖和高血糖)也可能引起精神状态改变。糖尿病酮症酸中毒(DKA)是糖尿病的严重并发症,尤其在妊娠期间更为常见。
高镁血症和高钙血症可能由治疗产科疾病(如先兆子痫、子痫、早产)使用高剂量镁或过量摄入含钙抗酸剂引起,可能导致多种神经系统症状和神经精神症状。阻塞性睡眠呼吸暂停在妊娠期常见,但目前没有证据表明会增加高碳呼吸衰竭风险。
甲状腺功能减退和甲状腺功能亢进都可能引起精神状态改变,表现为不同的精神和身体症状。产后垂体功能低下(希恩综合征)可能由产后出血或其他低血压事件引起,表现为意识改变、头痛、呕吐等症状。
脑卒中
中风是孕产妇发病和死亡的主要原因,因此孕妇精神状态改变时,应首先考虑中风。孕妇中风风险在围孕期和产后最高,出血性中风在孕妇中更为常见,可能由血管病变或高血压引起。脑静脉窦血栓形成(CVST)也是常见原因,尤其在产后。颈动脉夹层和缺血性中风也需考虑。孕妇中风风险因素包括肥胖、先兆子痫、感染和高凝性疾病。
疑似中风的孕妇应进行快速评估和脑成像。CT扫描对胎儿影响小,无对比MRI是超急性期的选择。虽然碘造影剂可能增加新生儿甲状腺功能减退风险,但其益处大于风险。怀孕不是静脉溶栓的禁忌症,血栓切除术对妊娠期和产后急性缺血性中风是安全有益的。
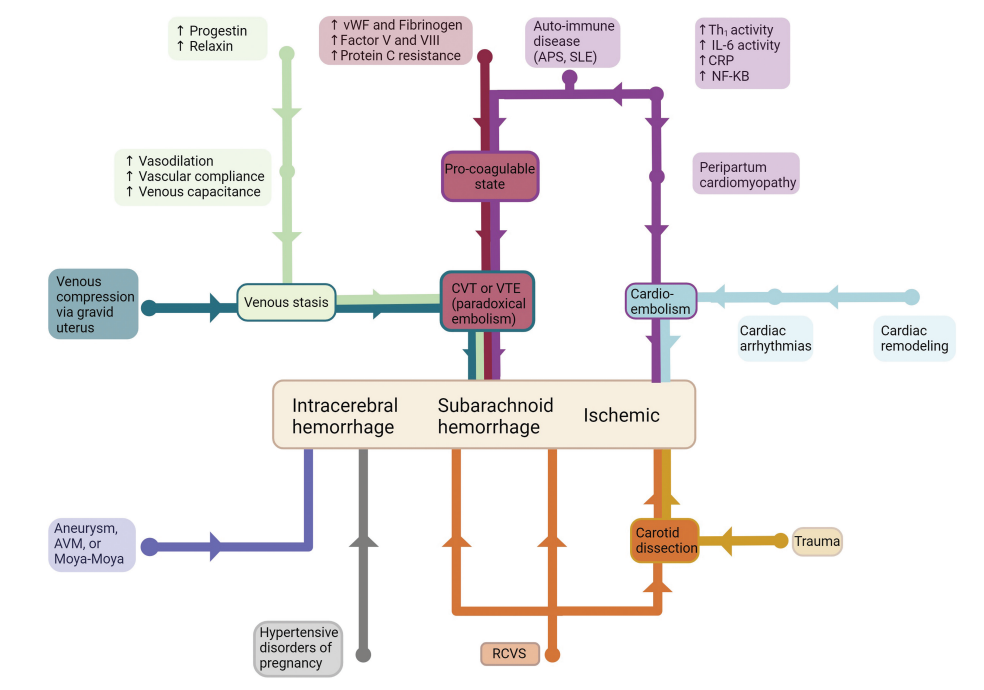
图2. 妊娠卒中机制。
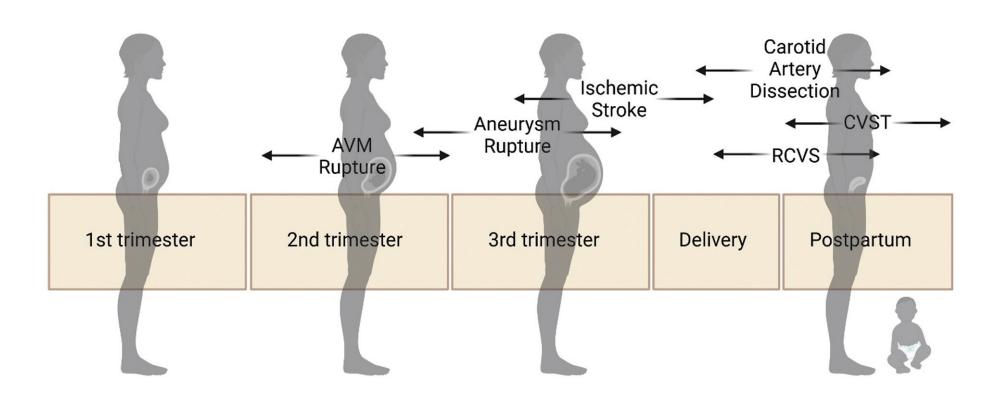
图3. 妊娠期脑血管并发症。虽然所有的血管并发症都可能发生在妊娠的任何阶段,但这张图显示了脑血管并发症最常发生在产后的时间。
感染
妊娠期感染可能导致脑病,直接通过脑膜脑炎或间接通过败血症。怀孕被视为一种复杂的免疫调节状态。孕妇感染的精神状态改变应与其他患者一样进行评估和管理。感染还与孕妇中风风险增加有关。尿路感染在孕妇中常见,可能导致急性肾盂肾炎和败血症,从而增加中风风险。淋病奈瑟菌感染在孕妇中可能无症状,但在妊娠中期和晚期可能引起播散性感染。产褥期脓毒症可由多种原因引起,可能导致脓毒性脑病。
自身免疫状况
系统性红斑狼疮(SLE)是一种影响育龄女性的自身免疫病,可能导致多种神经系统并发症。孕妇有较高风险出现严重狼疮发作。使用羟氯喹治疗SLE不会增加先天性异常风险,并可降低发作风险,尤其是在产后。SLE的指标也可能出现在子痫前期或正常妊娠中,需要特定检测来区分。
抗磷脂综合征(APS)是一种增加血栓风险的自身免疫病,与先兆子痫、胎盘功能不全和胎儿死亡相关。灾难性抗磷脂综合征(CAPS)是APS的最严重形式,表现为多器官快速血栓形成,常伴有神经功能障碍。CAPS的治疗包括类固醇和抗凝治疗,难治性病例可能需要静脉注射免疫球蛋白和血浆置换,其安全性在孕妇与非孕妇中相似。
产科麻醉并发症
任何精神状态改变的孕妇都应考虑医源性原因,特别是麻醉。全脊髓阻滞是硬膜外导管误入蛛网膜下腔时可能发生的并发症,导致低血压、心动过缓和双臂无力。局麻全身毒性(LAST)是局部麻醉药血浆水平升高引起的综合征,症状包括耳鸣、头晕、构音障碍、意识丧失、癫痫发作等。孕妇由于较高的心输出量和血浆结合蛋白稀释,患LAST综合征的风险更高。
总之,怀孕和产后是神经系统并发症高风险期,精神状态改变可能是多种疾病的信号。了解妊娠生理变化对正确诊断至关重要。诊断和管理需考虑怀孕特有的疾病和罕见病,但相关数据有限。研究主要集中在产科文献,缺乏关于神经系统并发症的详细信息。例如,指南中使用的术语不够精确,可能导致诊断和管理的不确定性。同时,有必要加强神经科医生和产科医生对妊娠相关神经系统并发症的教育,以及多方专家合作评估孕妇和产后患者的神经系统症状。
Seminars in Neurology是有关神经疾病评估、诊断和治疗最新趋势的综述期刊。涵盖领域包括多发性硬化症、中枢神经系统感染、肌营养不良、神经免疫学、脊髓疾病、中风、癫痫、运动神经元病、运动障碍、高级皮层功能、神经遗传学和神经眼科学。每期都在专家客座编辑的指导下完成,并要求投稿人聚焦于一个热门的临床主题。
对该领域最新信息的最有时效性的报道使该期刊成为神经病学家和大众的宝贵资源。
