
#Thieme未来星计划荣誉推出消化病学专题,我们将与未来星计划的小伙伴们持续推荐解读与消化病学相关的最新研究,欢迎关注。同时,欢迎感兴趣的小伙伴加入我们。
本期推荐 & 解读 BY
单飞 | 南昌大学
↓ 消化病学专题丨53
背景
确认胰腺导管内乳头状黏液性肿瘤(IPMN)的诊断、侵袭性和疾病范围具有挑战性。本研究旨在总结有关经口胰腺镜(POP)诊断IPMN的有效性和安全性的文献,包括术前和术中POP对IPMN治疗的影响。
导管内乳头状黏液性肿瘤(IPMN)是一种常见的胰腺癌前病变,其特征是导管内乳头状黏液生成细胞增殖,导致胰管囊性扩张(PD)。IPMN可能从腺瘤性病变发展到高度异型增生(HGD),最后发展到浸润性癌。分支管IPMN(BD-IPMN)是最常见的亚型。然而,主管IPMN(MD-IPMN)与进展为恶性肿瘤的最高风险相关,如果主PD(MPD)直径>10毫米,或者有黄疸或壁结节的证据,则被认为有手术指征。
Endoscopy
de Jong David M et al.
中文内容仅供参考,以英文原文为准,欢迎识别二维码阅读。
方法
系统检索EMBASE、Medline Ovid、Web of Science、Cochrane CENTRAL和Google Schoar数据库中的文章。符合条件的文章调查了因(疑似)IPMN接受POP的患者群体。
符合纳入条件的研究包括随机对照试验、前瞻性和回顾性队列研究以及病例系列。病例报告、综述、海报摘要和英语以外语言的研究被排除在外。检查被诊断为(疑似)IPMN的成年人、接受POP的研究,无论是在IPMN诊断检查期间还是围手术期进行,都被认为符合条件。
使用标准化表格从所有纳入的研究中系统地提取数据。提取的数据包括研究设计、患者特征和干预相关特征(如成功插管和观察目标区域的能力)。此外,文章中还报告了IPMN的任何胰腺镜可视特征、NBI等辅助方式的使用和诊断价值以及POP发现对临床治疗的影响。评估的结果是:(i)技术成功,定义为将胰腺镜推进到MPD内目标区域/病变的能力,以及安全性,包括不良事件(AE),如ERCP后胰腺炎(PEP)、穿孔和出血;(ii)诊断性胰腺镜特征和准确性,定义为这些特征与手术或尸检标本的病理检查之间的一致率,无论是单独的POP可视化还是POP引导的活检或细胞学;(iii)对临床决策的影响,定义为根据术前或术中胰腺镜检查结果改变手术入路。
结果
25篇文章被纳入本次综述:其中22篇报告了POP在IPMN中的诊断率,11篇报告了术前或术中POP对临床决策的影响。所有研究的插管率和观察率以及总体诊断准确性都很高。经常报告的IPMN视觉特征是导管内鱼卵样病变、血管增生和颗粒粘膜。总体而言,不良事件发生率为 12%,主要包括内镜逆行胰胆管造影术后胰腺炎,总发生率为 10%,大部分为轻度不良事件。关于 POP 对临床决策的影响,13%-62% 的患者的 POP 结果改变了手术方法。
文章筛选过程和排除原因见(图 1)。从纳入研究中提取的数据汇总于(表 1)和(表 2)。有22项研究主要报告了POP对所有IPMN类型的诊断率,有11篇文章报告了POP结果在术前和/或术中对临床决策(即继续手术的选择和手术方式)的影响。
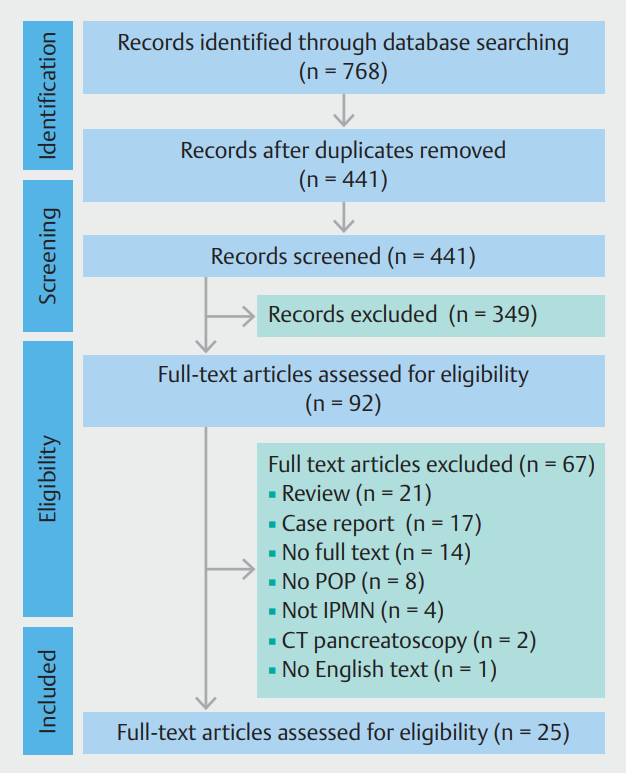
图1. 显示选择和排除文章的流程图。
POP,口周胰腺镜检查;IPMN,导管内乳头状粘液性瘤;CT:计算机断层扫描。
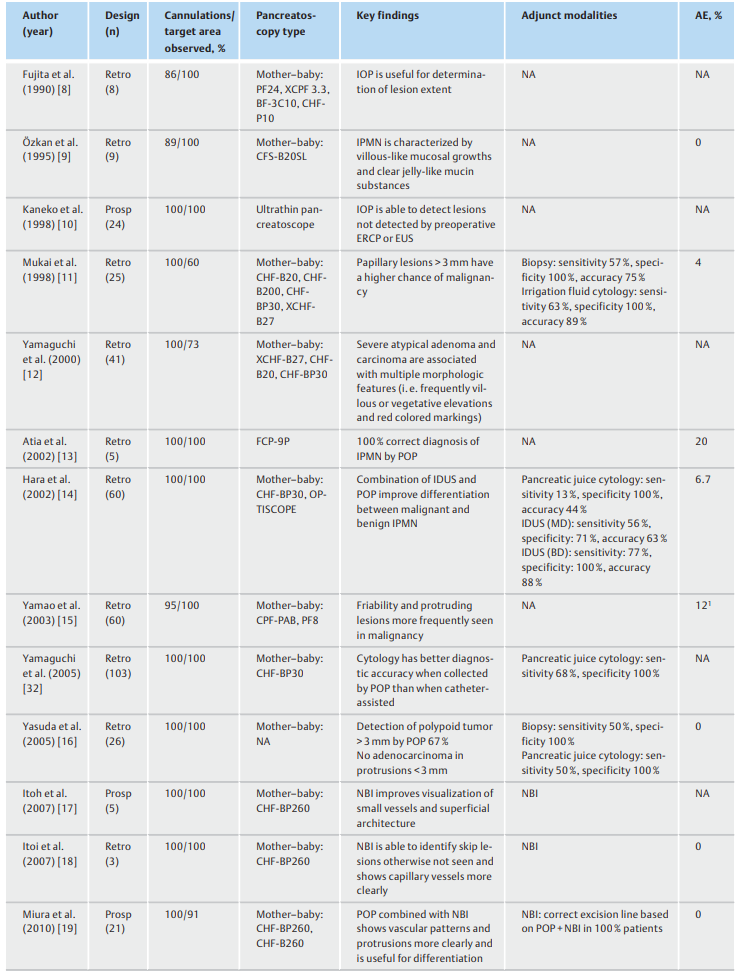
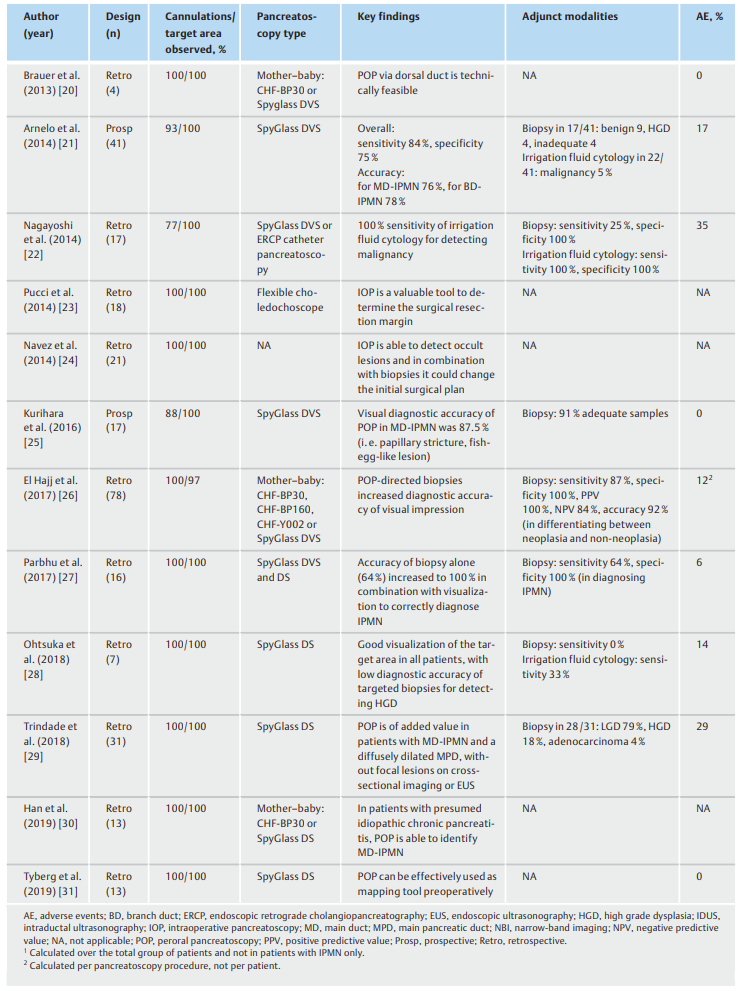
表1. 经口胰镜在导管内乳头状黏液性肿瘤(IPMN)诊断和治疗中的作用。
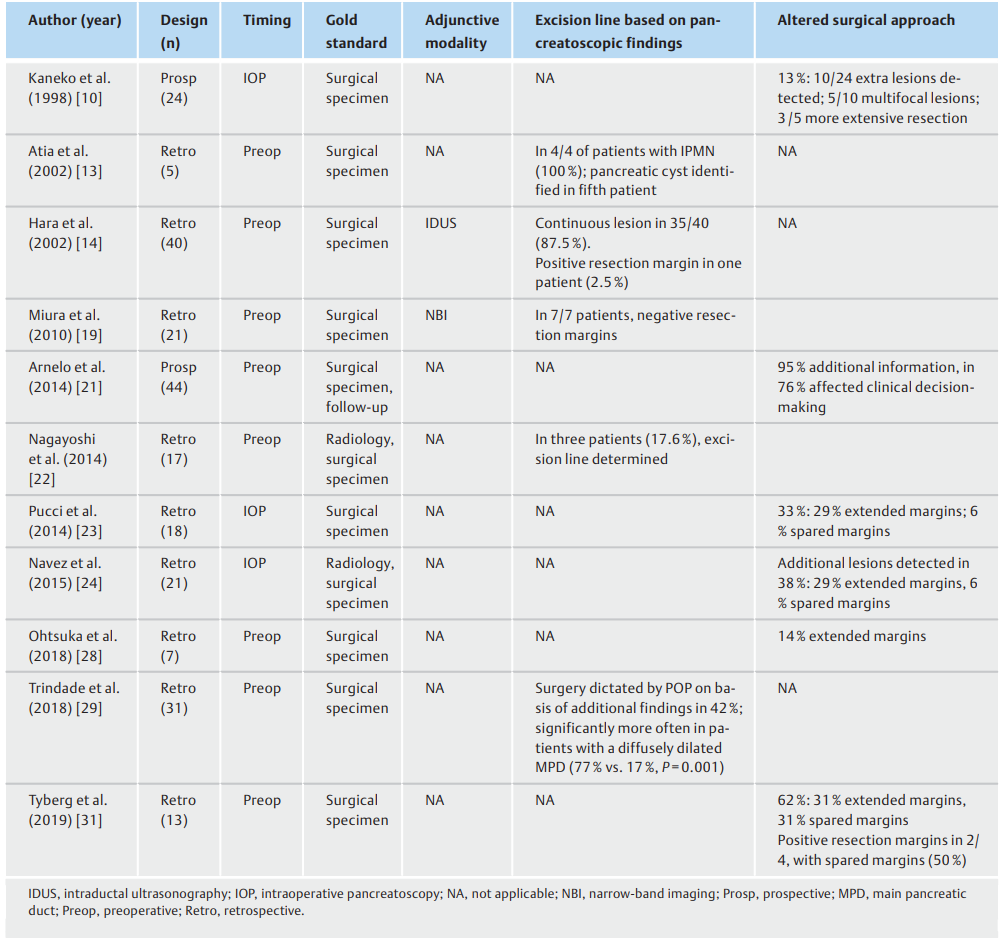
表2. 调查术前或术中胰腺镜检查对导管内乳头状粘液瘤 (IPMN) 临床治疗效果的研究。
25项研究中有17项报告了AEs的发生。这17项研究的总合并AE率为12%(95%CI 9%-17 %) (图2)。PEP是最常见的AE,合并发病率为10%(95%CI 7%-15%),PEP轻度24例(70.6%),中度7例(20.6%),重度2例(5.9%),不明1例(2.9%),重度PEP 1例死亡。在报告AE率时,三项研究在有和没有(疑似)IPMN的患者之间没有差异,因此报告的IPMN患者的总体AE率和PEP率可能不同,尽管敏感性分析显示这两者之间没有显著差异。
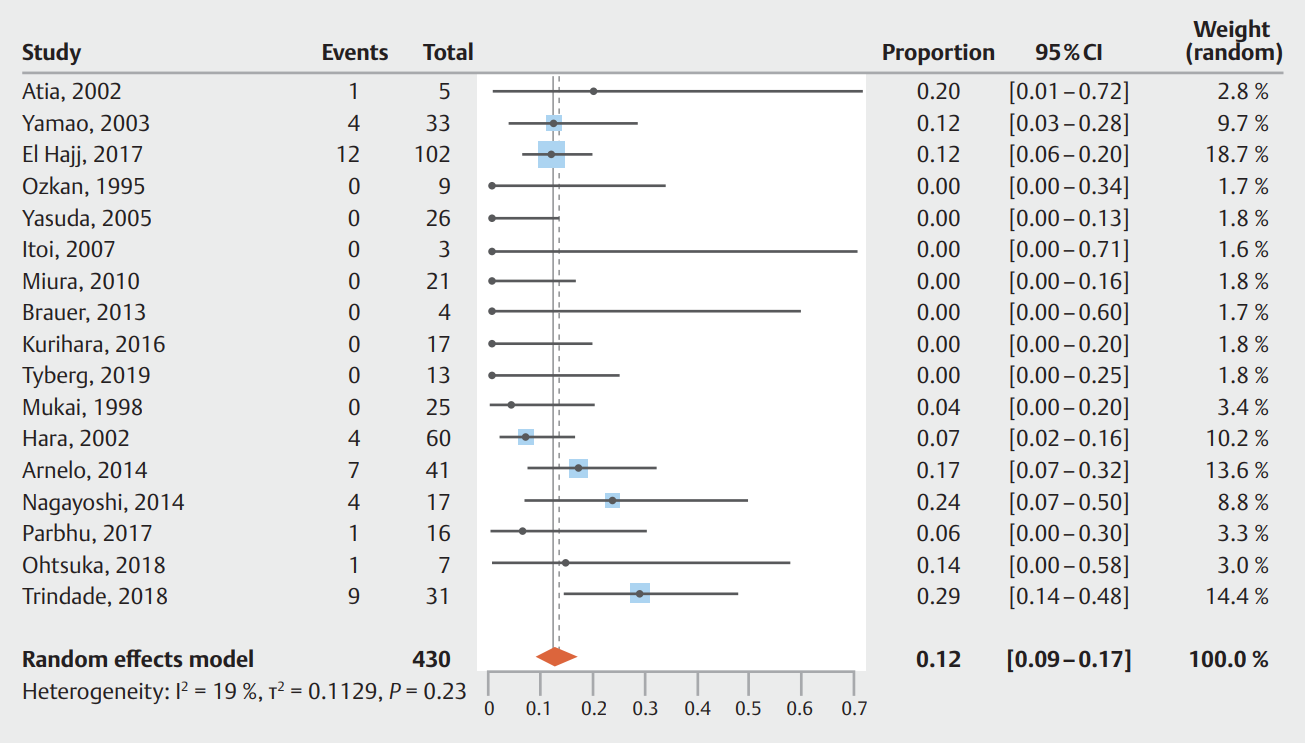
图2. 所有报告不良事件的研究的合并AE率。
IPMN的胰胆管镜特征是导管内乳头状或绒毛状突起以及粘液的存在。其他特征包括:导管内鱼卵样病变(有时可见于突出的病变)和颗粒状粘膜。然而,并非所有的经典特征都一致可见。例如,在经放射学诊断为MD-IPMN的患者中,经组织学证实为 MD-IPMN 的患者中仅有 35% 发现了 IPMN 的典型特征,如鱼眼乳头和乳头粘液渗出(图 3)举例说明了POP所见IPMN的一些视觉特征。
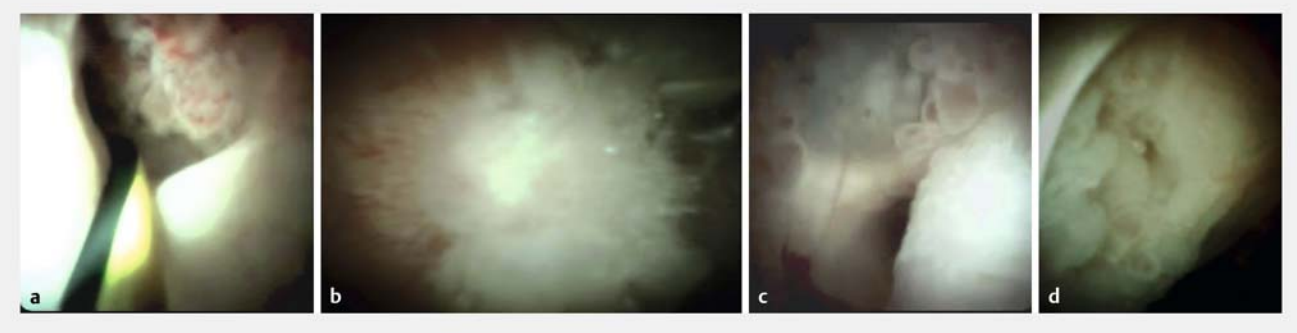
图3. 四名导管内乳头状粘液瘤(IPMN)患者口周胰腺镜检查(POP)的图像示例,显示 a 主导管内 IPMN(MD-IPMN)近端边缘清晰,疑似恶性肿瘤,但在胰十二指肠切除术中发现是混合型 IPMN,无任何恶性肿瘤(另见 视频 1);b MD-IPMN 中可见息肉样病变的清晰图像,活检发现局灶性恶变; c MD-IPMN 中清晰的鱼卵样病变;d 胰腺体内非常宽的侧支,侧支开口处可见结节状肿块,在 POP 引导下活检和随后的胰十二指肠切除术中显示轻度发育不良。
结论
对绝大多数(疑似)IPMN患者而言,POP在技术上是成功的,诊断准确率很高,但不良事件发生率为12%。关于术中胰腺镜检查的数据很少,但小型研究表明,使用胰腺镜检查可以改变手术治疗。未来的研究需要更好地界定POP在IPMN诊断工作中的作用。
讨论
IPMN的恶变风险变化很大,因为BD-IPMN中恶变的患者只占少数,而MD-IPMN的恶变报告发生率较高。尽管国际胰腺学会和其他机构的一般建议是,具有高风险特征的粘液分泌性肿瘤或 MD-IPMN > 10 mm 时应进行手术切除,但要获得明确诊断和评估可能的导管内范围往往很困难。因此,POP对IPMN的主要作用有三:(i) 根据影像学和病史对不明确的病例进行确诊,尤其是当存在慢性胰腺炎与IPMN的区别时;(ii) 评估是否存在恶性肿瘤或高级别发育不良;(iii) 绘制IPMN图,以指导切除边缘。在目前的临床实践中,POP的确切作用仍有待确定。它的使用仍局限于大型转诊中心,有关其疗效和安全性的现有数据有限且不尽相同。这项荟萃分析中总结了有关在(疑似)IPMN患者中使用POP的现有数据。研究按照严格的预定搜索策略,确定了25篇符合纳入条件的文章。
胰腺镜检查作为IPMN检查的辅助诊断工具,最重要的问题是其对临床(治疗)管理和患者预后的实际影响。不同研究的结果差异很大,从仅有13%的患者改变了手术方法到几乎所有患者都受到影响。在一些研究中,POP发现了多灶性病变,而这些病变在其他情况下无法发现或可能被误认为是慢性胰腺炎。然而,由于所纳入研究的性质,很难确定POP在术前诊断工作中的确切作用。 理想情况下,POP在IPMN中的主要作用是在持续不明确的病例中确诊IPMN,或在手术范围不确定的情况下绘制IPMN的范围图。不过,只有在进行了包括成像(CT 和/或 MRI)和组织采集在内的EUS诊断工作并召开了多学科会议后,才可进行PAP。福冈指南建议,如果横断面成像出现特征,应进行EUS检查。然而,EUS引导下细针穿刺的敏感性和特异性分别为54%(95%CI 49%-59%)和93%(95%CI 90%-95%)。
总之,这是第一个总结当前关于POP在IPMN诊断算法中的作用的文献综述。POP具有较高的技术成功率,似乎可以提供足够的靶区可视化,特别是对于扩张的MPD患者。POP可用于术前检查,以评估病变的范围和准确位置,以及识别跳跃性病变的存在。然而,尽管已报道了相当高的诊断准确性,但POP在诊断工作中的确切作用仍不清楚,主要是因为方法上的缺陷和研究之间的异质性。需要根据预先确定的方案进行的大型多中心连续前瞻性研究,包括描述良好的程序方面,成像记录(最好是视频)和导管内胰腺镜指导活检的应用,以更好地定义POP在IPMN诊断算法中的作用。
欧洲胃肠道内镜学会(ESGE)及其附属学会的官方期刊。
Endoscopy为关于胃肠道内窥镜检查的最新技术和国际发展的重要期刊。在国际编委会的专家指导下,本刊提供高质量的内容,以满足全球内窥镜医师、外科医生、临床医生和研究人员的需求。
Endoscopy每年出版12期,内容包括高质量的综述论文、原创论文、前瞻性研究、有价值的诊断和治疗进展调查、以及对最重要的国内和国际会议进行的深入报道。文章经常辅以在线视频内容。
在Endoscopy上出版的所有论文都经过严格的同行评审。基于在线投稿和快速处理,保证了电子版和印刷版的出版速度。
