
Spread through Air Spaces (STAS) in Solitary Pulmonary Metastases from Colorectal Cancer (CRC)
结直肠癌(CRC)孤立性肺转移中的肺泡间隙扩散(STAS)
Haj Khalaf et al.
CC BY-NC-ND 4.0 · Thorac Cardiovasc Surg 2023; 71(02): 138-144. DOI: 10.1055/s-0042-1757632
关键词:转移/转移灶切除术、肺癌诊断/组织学

背景:肺泡间隙扩散(STAS)是一种新近报道的与原发性肺癌预后不良相关的肿瘤侵袭途径。本研究的目的是探讨接受转移肺切除术(PM)治疗结直肠癌(CRC)孤立性肺转移患者中是否存在STAS,并评估其预后。
方法:对2008年1月至2015年12月期间接受PM的49名CRC患者(30名男性和19名女性,中位年龄66岁)进行回顾性分析。
结果:26.5%(n=13)的切除标本中发现了STAS。根据CT扫描成像(n=47,96%)评估肺部病变的位置(中心与外周)。5例中心型转移患者中均检测到STAS(100%),而在42名外周转移患者中检测到7名(17%)(p=0.0001)。STAS阳性患者发生局部复发(n=4/13 vs.n=0/36),所有STAS阴性患者均无复发(p=0.003)。STAS受累肺泡的中位数量为4个(2-9)。STAS侵袭肺泡的数量与局部转移复发之间在统计学上呈正相关(p=0.0001)。-STAS的存在不是影响5年总生存率的因素(p=0.6651)。
结论:STAS是CRC肺转移瘤的常见表现,并与其与预后无明显相关。
方法
回顾性分析2008年至2015年间在作者单一机构接受解剖性切除(肺叶切除术/肺段切除术)和非解剖性切除(楔形)治疗CRC(SPM-CRC)孤立性肺转移的所有患者。手术的选择标准如下:稳定的原发肿瘤部位、完全切除(R0)的意图以及心肺功能适合。“稳定的肿瘤部位”的意思是在切除或放化疗后没有原发性肿瘤,或根据标准的肿瘤学随访标准,考虑PM适应症时没有原发肿瘤进展。所有转移性病灶均由高年资病理医师进行评估,以确保完全切除(R0)。
术前患者特征见►表1。
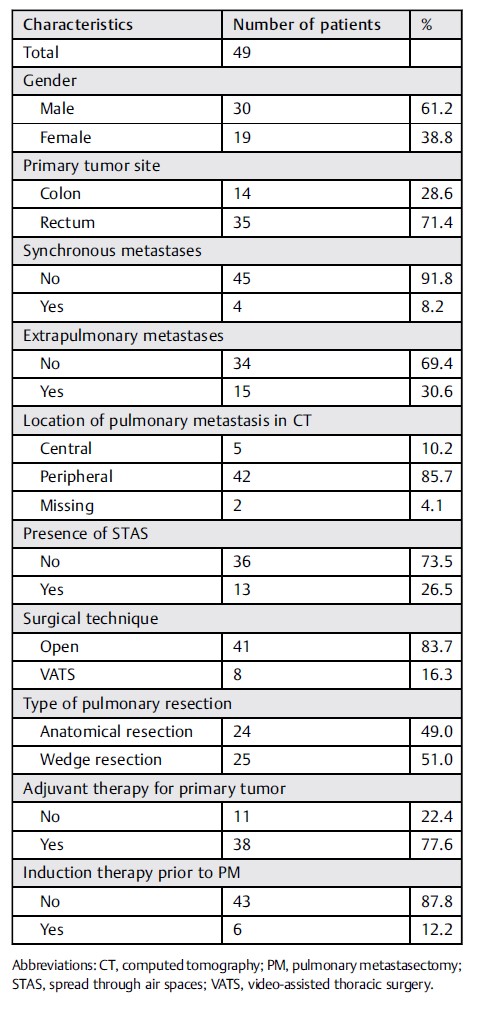
表1 | PM后结直肠癌孤立性转移的患者特征
缩写:PM,肺转移切除术;STAS,肺泡间隙扩散;电视胸腔镜,胸腔镜辅助手术。
病理分析
经验丰富的病理医师在不了解患者临床资料的情况下,对切除的SPM-CRC的组织病理学切片进行重新评估►图1。不同研究对STAS的不同诊断标准可能导致了STAS病理鉴定的许多差异。Onozato等人使用“肿瘤岛”一词来形容肺泡间隙内孤立的、大量聚集的肿瘤细胞,但[刘1] 无明确结构。Warth等人将与主要肿瘤块没有直接联系的肿瘤细胞归类为STAS。Warth等人还根据与原发性肿瘤的距离将STAS分类为:当实体细胞巢与原发肿瘤的距离不超过3个肺泡时,为局限型;当超过3个肺泡时,为广泛型。
在作者的研究中,STAS在形态学上被定义为与主要肿瘤块没有直接联系的肿瘤细胞。为了降低在转移切除或包埋[刘2] 过程中人工分离细胞的影响,肺泡间隙中超过五个肿瘤细胞的积聚被认为是STAS。将分离的大簇肿瘤细胞“肿瘤岛”鉴定为STAS的一种亚型。关于距离参数,STAS位于主肿瘤边缘0.5mm以内的肺泡腔内。例如,如果肺泡塌陷(肺不张),则考虑从主肿瘤的第三个肺泡间隙的STAS作为测量距离的方法。
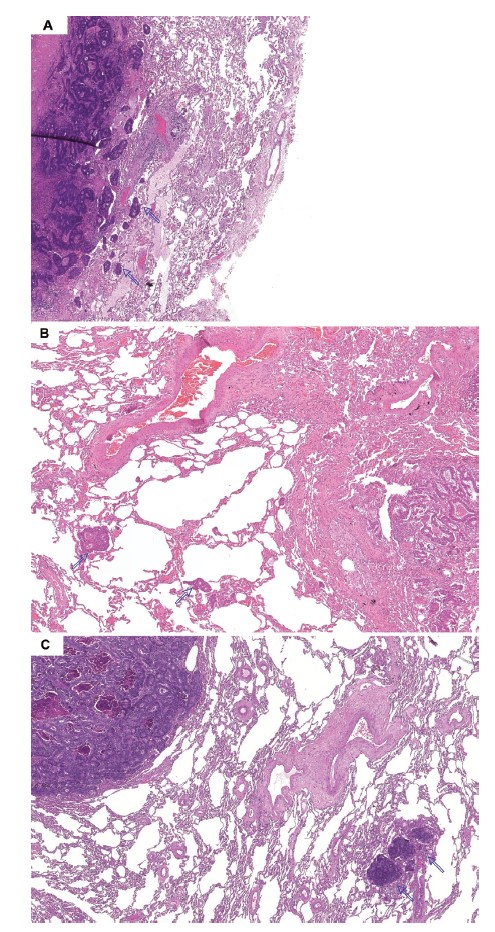
图1 |(A–C)在主肿瘤边缘以外的肺实质空隙中检测到的肺泡间隙扩散(STAS)簇(如箭头所示)。(C) 肺泡内有一个孤立的肿瘤岛(存在淋巴细胞和成纤维细胞)
结果
49名患者(30名男性和19名女性)被纳入研究。26.5%(n=13)的患者被证实存在STAS。在14.3%(14例中有2例)的结肠癌患者中检测到STAS,而在31.4%(35例中有11例)的直肠癌患者中检测出STAS。尽管这些位点依赖性频率之间存在明显差异,但对于STAS而言没有统计学意义(p=0.2195)。大多数患者(83.7%,n=41)接受了开放手术,16.3%(n=8)的患者接受了胸腔镜手术切除,STAS没有统计学意义(p=0.325)。25名患者(49%)接受了楔形切除,而51%(n=24)的患者进行了解剖性切除,包括肺段切除术(n=13)、肺叶切除术(n=10)和双叶切除术(n=1)。STAS与切除范围之间没有相关性(解剖与楔形,p=0.376)。使用吻合器和烧灼切除转移病灶。未进行激光切除,未进行常规的系统性淋巴结清扫。肺转移瘤切除术后STAS与患者临床特征之间的相关性在►表2
临床病理学表现与局部复发
中位随访时间为95个月(范围为50-163个月)。切除病灶的中位尺寸为1.4厘米(范围为0.6–4.5厘米)。STAS累及肺泡数目的中位数为4(范围为1-9)。STAS侵袭肺泡周围的肿瘤数量与局部转移复发之间在统计学上显著相关(p=0.0001 ►表4)。►表3展示了STAS和其他因素之间的相关性。
96%(n=47)的术前CT图像可用于分析转移灶。中心型占10.2%(n=5),而外围型占85.7%(n=42)(►表1)。发现所有5名中心型转移患者均为STAS阳性,而周围转移患者的STAS阳性率为17%(n=7/42)(p=0.0001,►表2)。
所有STAS阴性患者均无复发。30.7%的STAS阳性患者(13例中有4例)疑似局部复发。所有4名疑似复发的患者都接受了肺切除术,证实了局部复发。因此,STAS的存在与局部复发显著相关(p=0.003)。13名STAS阳性患者的五年总生存率与36名STAS阴性患者相比没有显著差异(p=0.6651,►图3)。
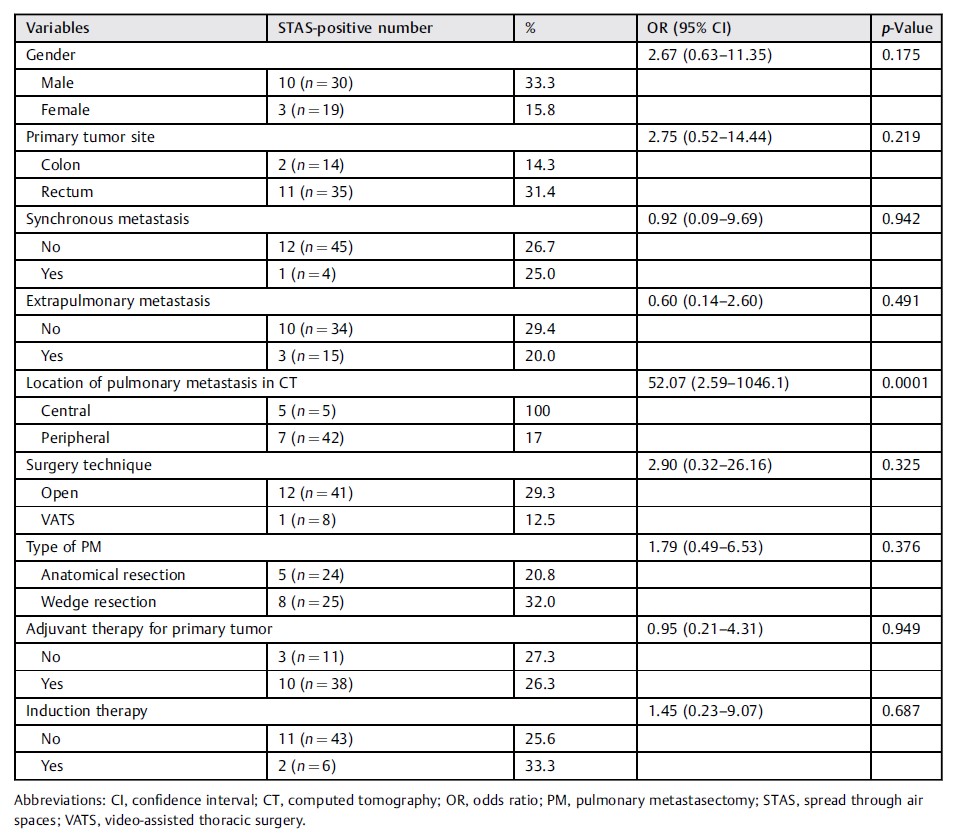
表2 | STAS与PM术后患者临床特征的关系
缩写:CI,置信区间;OR,比值比;PM,肺转移切除术
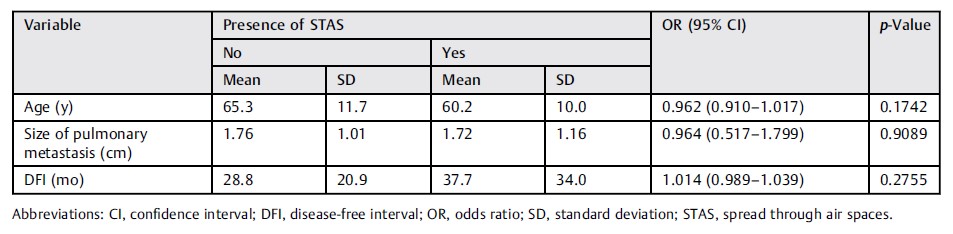
表3 | STAS与年龄、转移大小和DFI之间的相关性
缩写:CI,置信区间;DFI,无病间期;OR,比值比;SD,标准偏差。
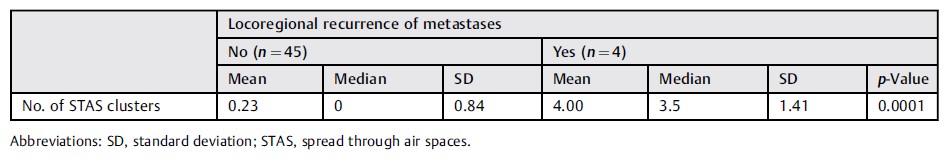
表4 | STAS簇数与局部转移复发之间的相关性
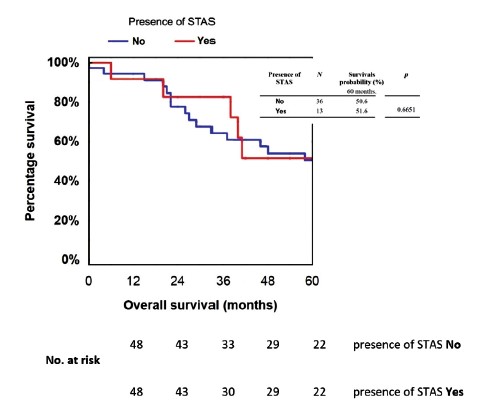
图3 | STAS阳性与STAS阴性的结直肠癌孤立性肺转移患者的五年生存率。
讨论
既往的研究报道直肠癌和结肠癌的肺转移发生率分别为5.6%和3.7%,几乎5%的CRC患者有肺转移。在其他综述中,CRC肺转移的发生率在5%至15%之间,其中包括异时性转移。尽管许多作者认为存在争议,但所谓的根治性手术仍然是世界范围内CRC肺转移的一线治疗方法。多项回顾性研究得出结论:PM有益于患者长期生存,但未获得随机试验结果并的支持。对肺转移性CRC的治疗挑战是转移的复发;许多回顾性研究都对此进行了探讨。
既往研究表明,50%的患者在PM后CRC肺转移复发;已经确定了多种复发预测因素,如DFI、癌胚抗原、病灶数量和胸部淋巴结受累情况。STAS作为预测因素之一正在被研究。
一些研究将STAS描述为肺转移瘤可能的肿瘤扩散方式。2015年,STAS被定义为一个或多个病理性微乳头簇、实体巢或单个肿瘤细胞越过肿瘤边缘进入周围肺实质的腔隙并与主肿瘤分离。最新的2021世界卫生组织胸部肿瘤分类将STAS视为肺腺癌的一个具有预后意义的组织学特征。在作者对49例孤立性CRC肺转移患者的研究中,在26.5%(n=13)的患者中发现了STAS。在CT图像上,STAS与肺转移的中心位置密切相关(p=0.0001)。作者旨在将STAS与手术切除过程中产生的伪影区分开来。有研究报道了CRC肺转移的肺楔形切除术后在切缘内复发。作者推测由于STAS在肺转移病灶边缘以外的远处存在,局部复发可能比仅在手术切缘内复发更广泛。所有5名中心转移的患者都进行了解剖性切除。在42例外周转移患者中,19例接受了解剖性切除术,23例接受了楔形切除术。因此,中心型病灶切缘不足的可能性很小。
在本研究中,STAS与局部复发密切相关,STAS阳性肺泡的数量是决定局部复发的一个重要因素(p=0.0001)。组织学检查显示STAS与肺转移瘤的大小之间没有关联(p=0.908)。
由于大多数肺组织由气腔组成,因此在手术过程中,组织碎片移位并被困在这些空间中的可能性要高得多。良性或恶性组织碎片在气腔中的扩散可能是由组织水平上的机械应力引起的,这是一种伪影效应。这种伪影发生在内聚性差、细胞间粘附较少的肿瘤中,这是预后恶化的原因。另一方面,肿瘤微环境(TME)可能是STAS的起源。TME通常与肿瘤发生有关,因为它表明肿瘤细胞参与周围的基质细胞,从而会影响肿瘤进展。有趣的是,TME中的非恶性细胞在肿瘤发生的所有阶段都发挥着重要作用。
对外科医生而言重要的是,这项研究没有显示解剖性切除与楔形切除在STAS存在方面的统计学意义,也没有显示出有STAS和没有STAS的患者PM后总生存率的差异。作者认为,为避免局部复发而选择解剖性切除或是楔形切除的依据不应仅仅基于STAS的存在,因为尽管进行了解剖性切除,转移性疾病也可能复发。与其他上皮病变相比,结直肠癌PM时胸内淋巴结受累的发生率更高,从12%到44%。胸内淋巴结受累已被发现是肺转移性CRC的一个负面生存预测因素。然而,纵隔淋巴结清扫在PM期间并不是常规操作。
点评
该研究通过来自单一机构的接受PM的49名CRC患者进行回顾性分析,确定STAS是CRC肺转移瘤切除后的常见表现,并发现其与预后无关,最重要的发现是位于中心的CRC转移与STAS的存在之间的显著关联。
但由于样本来自于单一机构,且队列规模小,故本研究具有一定的局限性,属于假说产生性研究,另一方面,既往研究中对STAS的广泛定义和不同的诊断标准可能导致不同的分析,就研究的临床意义而言,此这项研究没有说明解剖性切除与楔形切除在STAS存在方面的统计学意义,也没有显示出有STAS和没有STAS的患者PM后总生存率的差异。
本期论文中文解读
刘广涛
/初稿
郑子龙
/初审
范成铭
/校审
范成铭,博士
The Thoracic and Cardiovascular Surgeon 编委
中南大学湘雅二医院
范成铭博士的研究方向是心血管外科、缺血性心脏病的干细胞治疗。他主持了国家自然科学基金青年项目、湖南省自然科学基金优秀青年项目等多项课题。已在国际期刊发表学术论文55篇。他还是美国心脏协会AHA成员、动脉硬化、血栓形成和血管生理学委员会成员、国际动脉粥样硬化学会会员。
