
#Thieme未来星计划荣誉推出神经外科专题,我们将与未来星计划的小伙伴们持续推荐解读与神经外科学相关的论文与研究,欢迎关注。同时,欢迎感兴趣的小伙伴加入我们。
本期推荐 & 解读 BY
亚东 | 首都医科大学
↓ 神经外科专题丨162
外耳道(EAC)鳞状细胞癌(SCC)起源于外耳道,是一种非常罕见的头颈部肿瘤,占所有头颈部肿瘤的不到0.2%。目前,基于术中发现和组织病理学评估的改良匹兹堡分类是EAC SCC的常用分类方法。在早期(T1/T2)肿瘤患者中,采取切缘阴性肿瘤完全切除获得了更好的生存结果。但是,由于其独特的解剖特点,早期患者只有轻微症状,如耳漏、瘙痒和耳道肿胀,导致肿瘤发展为局部晚期(T3/T4)肿瘤。在晚期(T3/T4)肿瘤患者中,切缘阴性肿瘤完全切除是治疗的主要方法,但由于颞骨和周围重要器官(包括颈内动脉、颅神经和脑组织)的复杂骨解剖结构,这通常具有挑战性。一项对274例EAC SCC患者的Meta分析结果显示,T3和T4期肿瘤的5年总生存率(OS)分别为72.5%和35.8%,特别是T4期肿瘤的5年OS率为29.5-46.3%,预后较差。
手术切除是EAC SCC患者的主要治疗手段,大多数研究认为早期(T1/T2)和晚期(T3/T4)肿瘤均应进行肿瘤整体切除。颅面部切除术能够实现切缘阴性的肿瘤完整切除,甚至对局部晚期颅底恶性肿瘤也是如此,因此,即使是局部晚期,切缘阴性肿瘤完整切除也可能是首选治疗方法。最近的研究表明,手术切除在早期和晚期EAC肿瘤中均取得了较满意的生存率,且严重并发症的风险较低。但是,颞骨部分恶性肿瘤的颅面部切除术需要丰富的手术经验和对颅底区域深入的解剖知识。因此,EAC晚期SCC的手术适应症高度依赖于各机构的颅底手术团队技术能力,处理涉及耳蜗、中耳内壁或岩尖的晚期病例仍然具有挑战性。目前的分期方法,如改良的匹兹堡分类法,将晚期肿瘤仅分类为T4期,并没有将肿瘤区分为可切除(完全切除)或不可切除。本研究的目的是使用多种手术技术评估EAC SCC患者的手术结果,使用T4期亚分类明确晚期病例的手术适应症。
Journal of Neurological Surgery Part A
Goto et al.
中文内容仅供参考,一切以英文原文为准。
结果
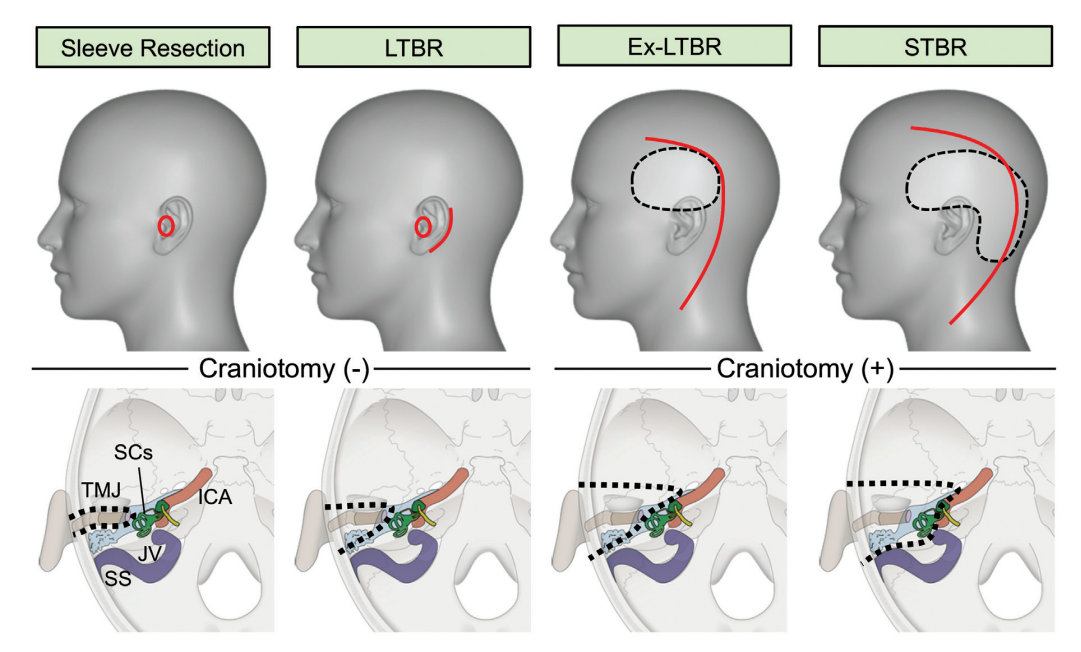
图1:外耳道鳞状细胞癌手术方案。上图:外耳道肿瘤手术皮肤切口(红线)和骨瓣(黑点线)设计;袖状切除术、外侧颞骨切除术(LTBR)、外侧颞骨扩大切除术(Ex-LTBR)和颞骨次全切除术(STBR)。下图:颅内及颅底(黑色虚线)和周围器官的切除边界,包括颞下颌关节(TMJ)、颈内动脉(ICA)、乙状窦(SS)、颈静脉球(JV)和半规管(SC)。
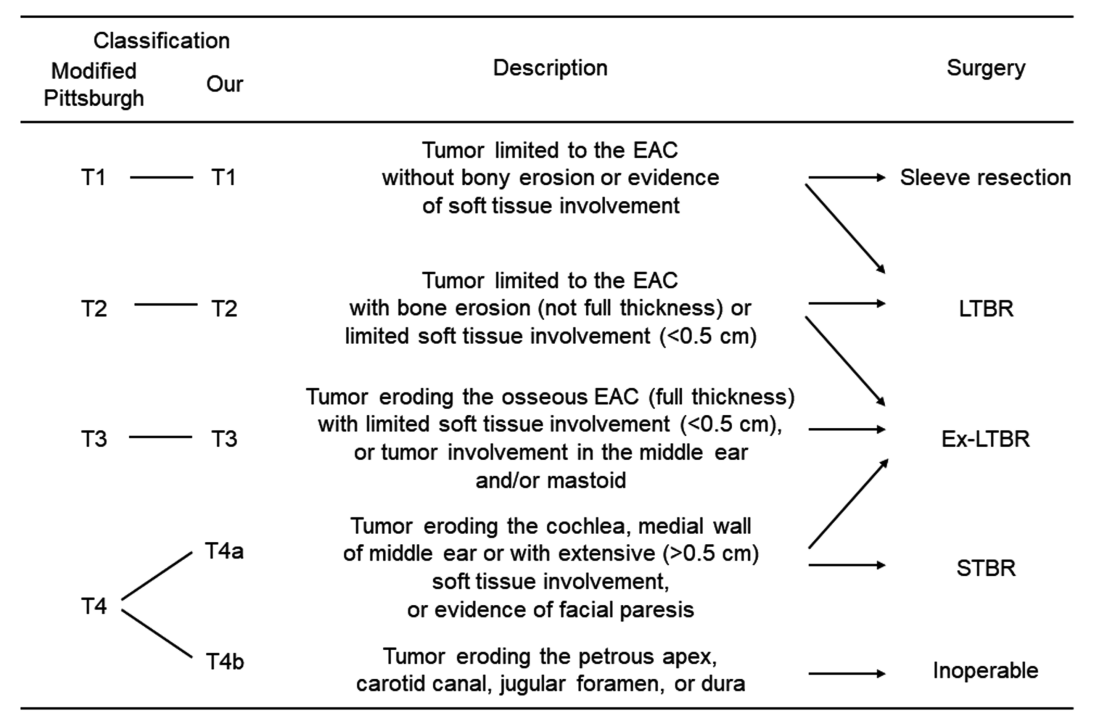
图2:基于T4期亚分类的外耳道鳞状细胞癌手术策略,其中T4期分为可切除病例(T4a)和不可切除病例(T4b)。
讨论
在EAC SCC患者中,切缘阴性肿瘤完全切除被认为是最有利的治疗方法,但是局部晚期肿瘤是否可完全切除?目前,EAC肿瘤常用的肿瘤分期包括最初的匹兹堡分类,Stell和McCormick提出的分期系统,或美国癌症联合委员会(AJCC)分期系统(第8版)。但是,由于EAC肿瘤的罕见性以及与其他皮肤肿瘤的解剖学差异,使用AJCC第8版进行T分类并不能反映临床生存结果。此研究中,我们制定了一种改进的匹兹堡分类方法,以明确EAC SCC患者的手术适应症,其中T4肿瘤患者分为两组:T4a(可切除)和T4b(不可切除)肿瘤。使用我们的T4期亚分类,EAC的SCC可分为早期(T1/T2)、晚期(T3/T4a)和超晚期(T4b)肿瘤。早期(T1/T2)和晚期(T3/T4a)肿瘤患者的生存结果较好,3年生存率分别为84.6%和84.6%,而超晚期(T4b)肿瘤的生存率为50.3%。最初认为侵入硬脑膜生长的肿瘤可以以整体方式切除。但是,侵犯硬脑膜的患者临床结果通常较差,生存结果不令人满意。几项研究讨论了硬脑膜侵犯对EAC SCC患者预后的影响。一项对侵犯颞骨T4肿瘤患者的研究表明,在多变量分析中,后颅窝硬脑膜侵犯可被视为独立的预后因素。尽管从技术上切除了硬脑膜侵犯的肿瘤,但此研究认为硬脑膜侵犯的肿瘤是“不可切除的”,属于T4b肿瘤。对于超晚期(T4b)肿瘤,建议采用放射治疗或质子/重离子治疗等其他治疗方式,而不是手术切除。顺铂、5-氟尿嘧啶和多西紫杉醇联合化疗被视为手术治疗的有效替代方案,在34例无法手术切除的T4患者中5年OS率为56%,其中23例在T4亚分类中被归类为T4b。考虑到难以实现整体切除、高度侵入性操作以及颈动脉、乙状窦或脑组织损伤导致的严重围手术期并发症,不建议对侵犯岩尖、颈动脉管、颈静脉孔或硬脑膜的晚期(T4b)肿瘤患者进行广泛的治疗性手术。
为了在EAC肿瘤中明确安全的手术范围,应根据术前影像确定适当的手术策略。此研究演示了四种EAC肿瘤手术方法。袖状切除术允许切除肿瘤及其周围组织,该方法仅适用于无骨性结构侵犯的T1肿瘤。LTBR通常用于T1和T2肿瘤,肿瘤与周围的受侵骨性结构一并切除。对于局部晚期病例,如T3或T4a肿瘤,需要更积极的手术方法。Ex-LTBR用于局部晚期肿瘤,累及乳突或颞下颌关节的肿瘤通过颅内外联合入路整体切除。尽管手术时间相对较长、术中出血较多,但Ex-LTBR可以切除肿瘤及其周围组织,包括颞下颌关节和乳突,以实现肿瘤完全切除。由于颞骨的复杂性,对于局部晚期肿瘤(如T4),肿瘤整体切除并不容易。STBR作为一种治疗性手术方法是可行和有效的,尤其是对于T4a肿瘤。STBR手术复杂,可能会导致严重的围手术期并发症,如出血或脑膜炎。考虑到颅面部联合切除术对晚期肿瘤患者的生理和心理方面的影响,术者应根据患者的病情、年龄和临床情况把握手术适应症。
临床经验
针对EAC SCC患者,尤其是颅底受累患者,提出了T4亚分类方法及相应的手术策略。即使在局部晚期肿瘤患者中,以整体方式完全切除肿瘤也有助于获得良好的生存率。
Journal of Neurological Surgery (JNLS) 为同行评审期刊,发表原创研究、综述论文和涵盖神经外科各个方面的技术说明。JNLS的重点包括显微外科手术以及最新的微创技术,如立体定向引导手术、内窥镜检查和血管内手术。它分为两部分,交替出版。Part A涵盖纯粹的神经外科专题,Part B专门介绍颅底手术技术和方法。
JNLS目前是几个国家和国际神经外科和颅底学会的官方期刊。
JNLS Reports是Journal of Neurological Surgery的姊妹期刊,为开放获取神经外科和颅底病例报告期刊。
