
#Thieme未来星计划荣誉推出神经外科专题,我们将与未来星计划的小伙伴们持续推荐解读与神经外科学相关的论文与研究,欢迎关注。同时,欢迎感兴趣的小伙伴加入我们。
本期推荐 & 解读 BY
亚东 | 首都医科大学
↓ 神经外科专题丨190
岩斜脑膜瘤(PCM)仅占所有脑膜瘤的2%。因其毗邻颈内动脉、基底动脉、穿通动脉、脑干和颅神经(CN),使PCM成为颅底病变最具挑战性的手术之一。Al-Mefty等人将PCM定义为起源斜坡上三分之二的脑膜瘤,CN V是肿瘤的外侧边界。因此,保留重要解剖结构的同时实现肿瘤全切除,一条用于可视化、解剖和切除的手术入路至关重要。经岩骨入路最关键的因素之一是保留岩上静脉(SPV)和岩上窦(SPS)。有研究提出可以结扎SPV,以更好地显露病变并优化安全减压;这些研究中,无论是否保留SPV,血管并发症发生率或术后听觉功能无显著差异。但是,最近的一项综述表明,尽管SPV闭塞相关并发症的发生率较低,但后遗症可能比治疗后的自然病史结果更严重。因此,建议保留SPV。
此研究描述了改良的经岩-小脑幕入路(MTTA),MTTA是经颅联合入路的一种改良,可以保留SPV和SPS。此外,还回顾性分析了使用MTTA处理PCM经验。
Journal of Neurological Surgery Part A
Immadoel Haq et al.
中文内容仅供参考,一切以英文原文为准。
手术技术
手术切口:皮肤切口从颧弓上缘开始,经外耳道前方2至3cm,向上至颞上线下方1cm,在耳垂周围向后,然后在乳突后缘后方2至3 cm向下至乳突尖。将皮瓣向下外侧翻转,并游离颞肌、颅周肌和枕下肌,颞肌向前部牵拉,枕下肌在尾部向后牵拉。
骨瓣设计:骨瓣需暴露乙状窦后和颞区,同时进一步磨除乳突。随后,在棘孔处对脑膜中动脉进行电凝。磨除部分岩骨和幕上骨质能够更直观地暴露延伸到幕上的空间。
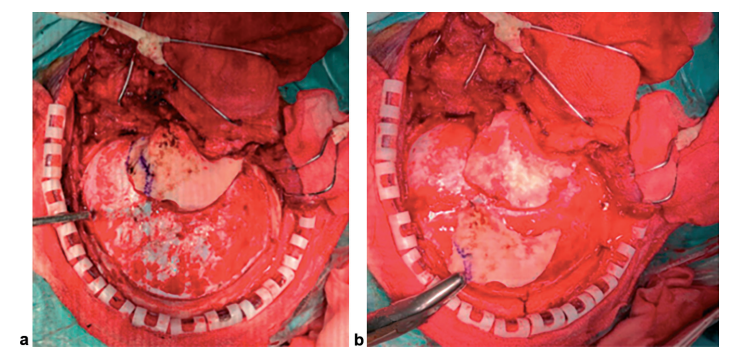
图1:(a)去除颞枕骨瓣后暴露硬脑膜和横窦。(b)磨除乳突外缘。
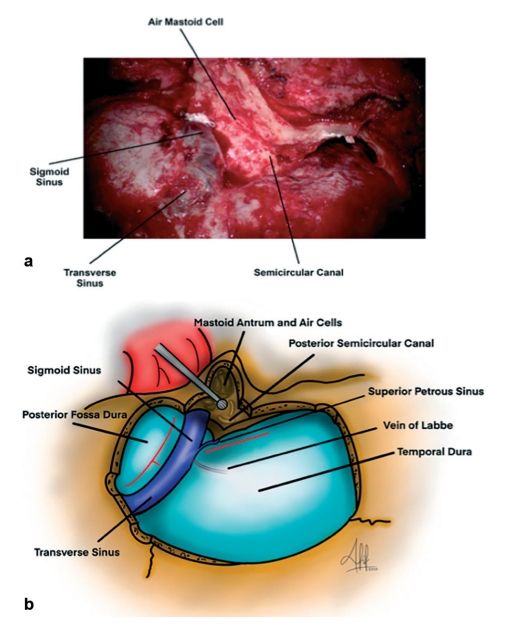
图2.(a)乳突磨除后暴露乙状窦和半规管。(b)硬膜暴露的示意图。硬膜切口为红线(乙状窦后切口和颞部切口)。
硬膜切口:进行颞下和乙状窦后硬膜切开,颞下硬膜沿颞下叶呈线性切开。硬膜切口后缘为Labbé静脉,保留SPS。沿乙状窦后缘和横窦下缘保留5mm硬膜缘。打开小脑延髓池,排出脑脊液(CSF)以暴露组织间隙。
小脑幕切口:小脑幕通过颞下硬膜切口切开,平行于SPS,距SPS 1.5cm,延伸至裂孔。距SPS 1.5cm是安全的,可以避免进入静脉腔隙。剪开小脑幕前必须对CN IV进行识别和保护。
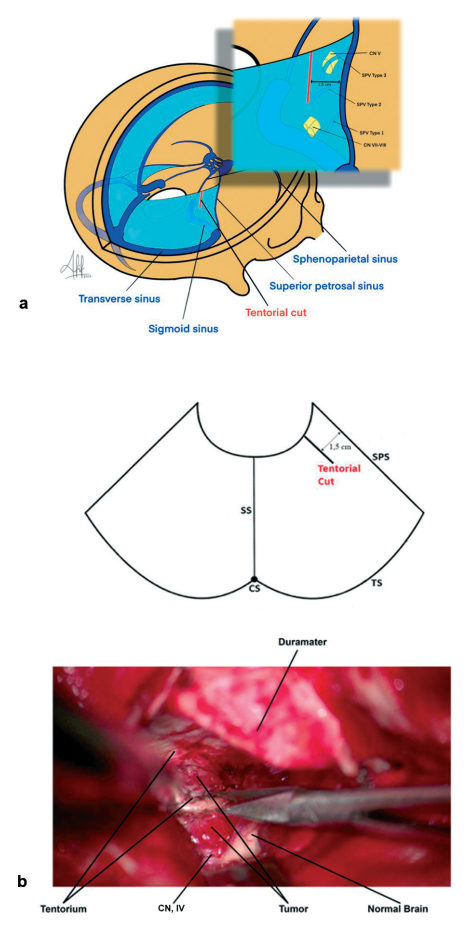
图3.(a)小脑幕及切口位置示意图(CS,海绵窦;SPS,岩上窦;SS,乙状窦;TS,横窦)。(b)颞下小脑幕切口显微视图。切开小脑幕前务必识别滑车神经。
肿瘤分离和切除:将肿瘤从基底分离出来,以最大限度地减少肿瘤切除过程中的出血。岩斜区部分肿瘤从乙状窦后硬膜开口处广泛暴露。在肿瘤切除前需要识别CN VII/IVIII复合体以避免损伤。
讨论
PCM手术入路范围从眶颧窝到后颅窝,根据肿瘤大小、延伸到中后颅窝以及神经功能缺损情况,可以选择是否进行岩骨切除。经岩前入路(颞下)最适合处理内听道(IAM)内侧的PCM,对后颅窝的暴露最小。乙状窦后入路在斜坡和脑干周围提供了更大的手术范围;经小脑幕入路适用于斜坡上部和中部的病变。
MTTA可保留SPS。术前磁共振静脉造影(MRV)或脑血管造影有助于规划手术入路。MTTA具有诸多优点,包括更好的可视化、最小的脑组织牵拉、较容易的分离肿瘤、早期脑干减压、足够的幕上空间暴露并保留SPV-SPS复合体,以及可能更短的手术时间。MTTA不需要磨除岩尖,脑脊液漏和内听道损伤的风险很低。但是,硬膜和小脑幕切口损伤Labbé静脉和滑车神经的风险更高。此入路还可以处理延伸到Meckel’s囊和海绵窦的肿瘤。
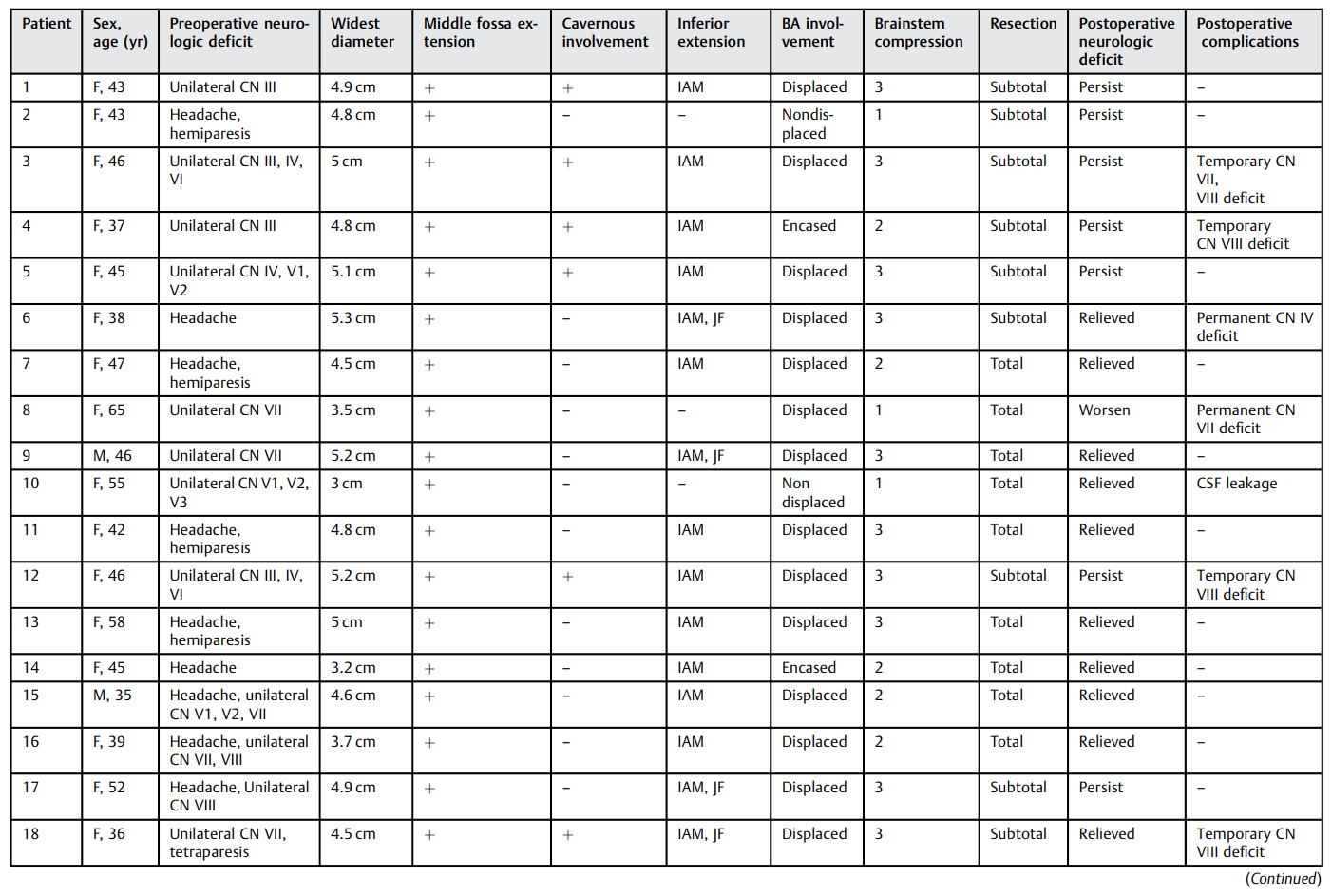
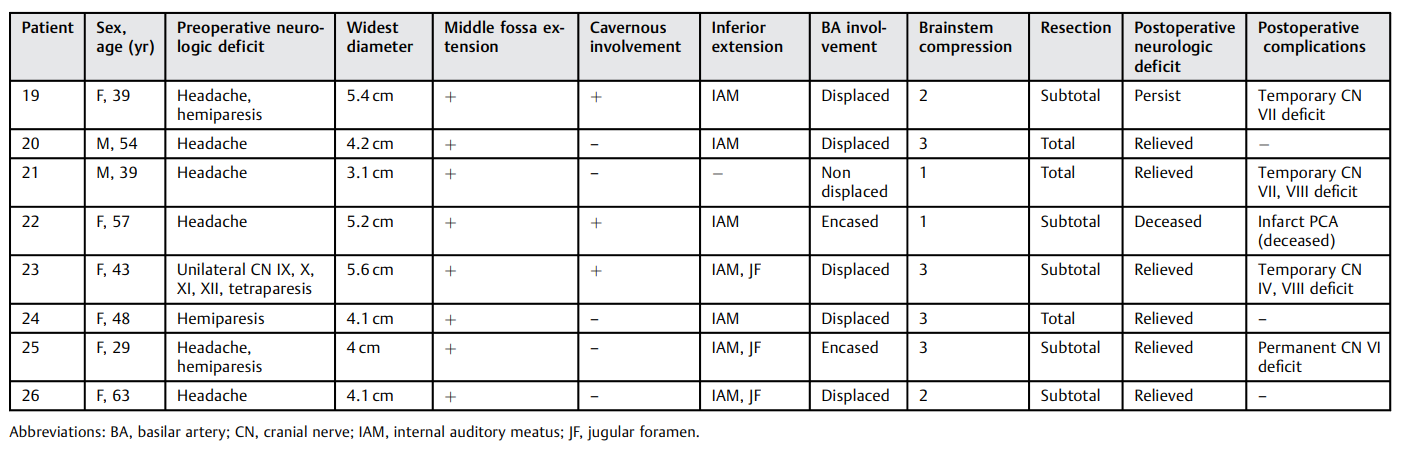
表1: 既往关于岩斜脑膜瘤手术入路研究的总结。
影响PCM切除范围和并发症发生率的主要问题之一是肿瘤对脑干、血管和颅神经的粘附。在T1加权像上,肿瘤粘附可以表现为蛛网膜平面的破坏。脑干压迫和水肿会增加手术难度,切除附着在脑干的肿瘤极其困难,可能会损害从椎基底动脉到脑干的穿支。PCM可影响CN V、VII、VIII、IX、X和XI后部,CN V中部,脑干中部和后部,并延伸至海绵窦、IAM和颈静脉孔。有时,PCM占位也可能会将CN V向侧方和向上移位,CN VI向侧方和向后移位,CN VII/VIII、IX/X/XI向后移位,CN XII向后和向下移位,将脑干向后挤压。由于岩尖的保存,无法暴露Meckel囊。另一个缺点是无法处理延伸到海绵窦的肿瘤。
尽管SPV是一个重要的解剖学标志,但限制了小脑牵拉的范围和上方空间的暴露。Narayan等人总结了SPV闭塞后相关并发症发生率,结果显示并发症发生率为0.3%至31%,总发病率高达7%。Zhao等人进行了另一项研究,在三叉神经痛微血管减压术中闭塞SPV进行脑干监测,在有病理性改变的5名患者中,有3名患者在闭塞SPV后出现了严重并发症。SPS引流海绵窦,为防止术后并发症,需要避免SPS闭塞。此外,重要的是要避免颞叶牵拉(将其与下方硬脑膜或小脑幕分离)。MTTA可以通过切开与SPS-SPV复合体相距一定距离的硬膜来避免损伤复合体。MTTA不仅增加了肿瘤完全切除的机会,而且降低了包括神经损伤在内的并发症风险。通过考虑所有术前因素详细规划,可以获得更好的手术效果,同时减少术后神经功能缺陷。
结论
PCM仍然是颅底外科医生面临的挑战之一。保留重要神经血管结构的肿瘤全切是手术目标,以最大限度地降低复发率、发病率和死亡率,同时获得更好的功能结果。MTTA提供了足够的可视化,有助于实现PCM的最大切除。应尽可能尝试保留SPS-SPV复合体,以最大限度地降低相关并发症的发生率。
Journal of Neurological Surgery (JNLS) 为同行评审期刊,发表原创研究、综述论文和涵盖神经外科各个方面的技术说明。JNLS的重点包括显微外科手术以及最新的微创技术,如立体定向引导手术、内窥镜检查和血管内手术。它分为两部分,交替出版。Part A涵盖纯粹的神经外科专题,Part B专门介绍颅底手术技术和方法。
JNLS目前是几个国家和国际神经外科和颅底学会的官方期刊。
JNLS Reports是Journal of Neurological Surgery的姊妹期刊,为开放获取神经外科和颅底病例报告期刊。
