
#Thieme未来星计划荣誉推出神经外科专题,我们将与未来星计划的小伙伴们持续推荐解读与神经外科学相关的论文与研究,欢迎关注。同时,欢迎感兴趣的小伙伴加入我们。
本期推荐 & 解读 BY
亚东 | 首都医科大学
↓ 神经外科专题丨151
颅脑损伤是临床常见的脑损伤之一,是由直接或间接的巨大暴力作用于头部所致。根据格拉斯哥昏迷量表(Glasgow Coma Scale, GCS)评分,患者处于昏迷状态(3-8分)或6小时内进展为昏迷的患者可诊断为重型颅脑损伤(severe traumatic brain injury, sTBI)。sTBI的特点是发病突然、致残率和病死率高。虽然部分病例的临床恶化可以得到及时控制,但sTBI患者神经功能恢复差,严重影响患者的生活质量甚至生命。因此,探索减轻神经功能缺损、改善预后的新方法具有重要意义。既往研究表明,sTBI直接导致双侧大脑半球血流不对称,进一步导致复杂的脑血流动力学变化。Chaikittisilpa等报道中度sTBI患者血流动力学参数变化与颅脑损伤严重程度密切相关,并影响神经功能恢复和预后。标准大骨瓣减压术(DC)是一种常用的手术方式,可改善预后。然而,急性脑肿胀或迟发性颅内血肿是危及患者生命的严重并发症。阶梯式去骨瓣减压术是一种改良的手术方法,可有效控制颅内压(ICP)的减压效果。虽然该方法具有一定的应用前景,但目前仍缺乏大样本的研究。本研究旨在比较阶梯减压与标准减压DC对sTBI患者神经功能和血流动力学参数的影响。
Journal of Neurological Surgery Part A
Huayong Wu, Bingjie Jiang, Xinjiang Yan, Chengpeng Zhan, Weimin Dai, Guofeng Yu
中文内容仅供参考,一切以英文原文为准。
阶梯式减压:将颅内压探头插入侧脑室,记录初始颅内压,通过释放脑脊液进行首次减压,使颅内压下降速率维持在10-15 mmHg/10min(1mm Hg=0.133 kPa)。随后进行标准DC。切开头皮后,在最厚的硬膜下血肿上方剥离骨膜,钻孔。咬骨钳将钻孔扩大至2 cmx2 cm,切开硬脑膜释放血肿,进一步减压。然后铣下12 cmx15 cm骨瓣,于外侧裂切开硬脑膜,进一步清除硬脑膜下血肿。当ICP足够低(<20mmHg)且脑组织无明显肿胀时,逐渐扩大硬脑膜切口清除血肿。若ICP不稳定,则进一步释放脑脊液,直至颅内压降至20 mmHg。在ICP控制良好后,行硬膜成形术,放置引流管,缝合伤口。术后给予20%甘露醇125- 250 ml, 3-4次/日;呋塞米20-40 mg,2次/日。术后3-5天取出ICP探头。病情稳定时立即进行高压氧治疗、康复治疗和功能训练。
结果
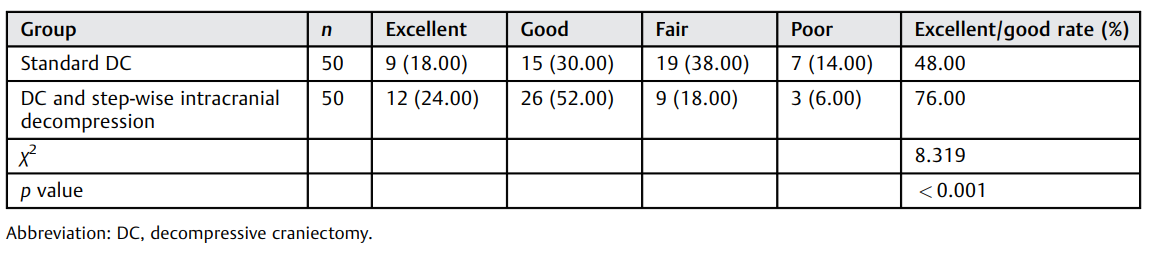
神经功能改善情况(%)
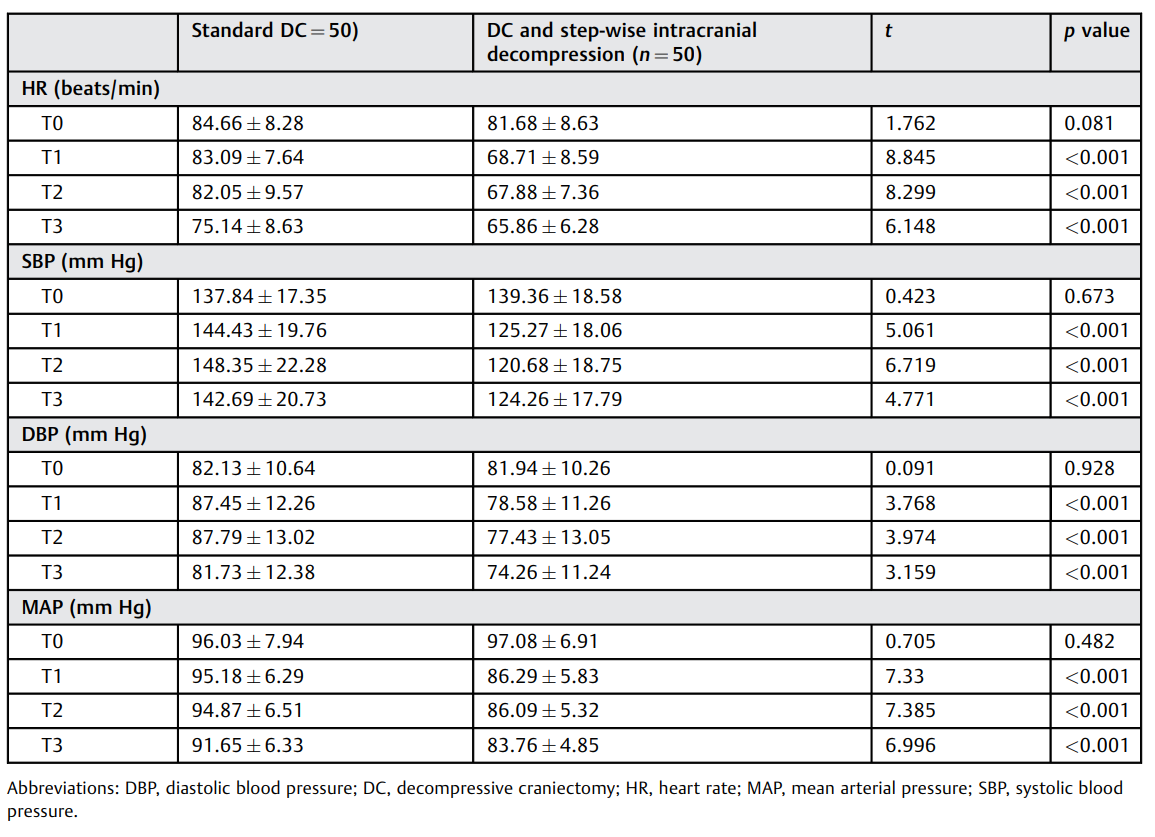
术后不同时间点血流动力学变化
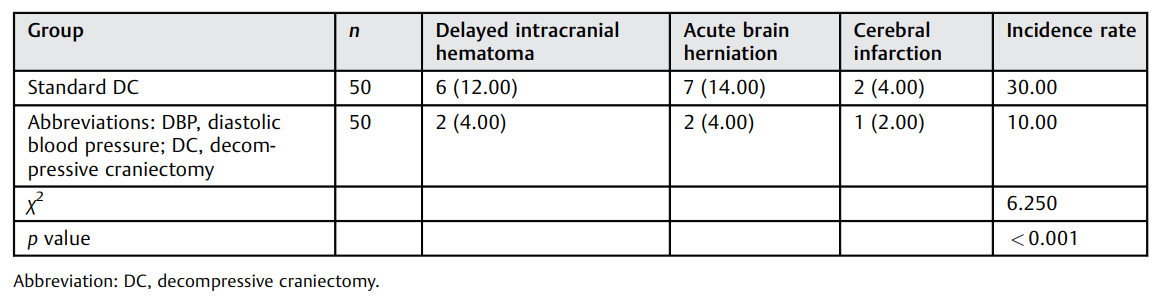
术后并发症发生率(%)
讨论
重型颅脑损伤、大量脑实质内出血、大面积脑梗死等疾病会导致恶性颅内压增高,往往需行去骨瓣减压术。sTBI患者病情危重,生命体征相对稳定后常需要手术治疗,可降低死亡风险。sTBI常采用标准DC治疗,可有效缓解ICP增高,减少继发性脑损伤。然而,sTBI患者的病理改变极其复杂。DC术中清除血肿和受损脑组织可迅速降低颅内压,但与此同时容易造成缺血再灌注损伤,增加脑梗死、出血、急性脑疝等并发症的风险,影响治疗效果和远期预后。阶梯式减压可调节ICP下降速度,可避免大脑组织移位,减少脑血管系统受累,防止手术相关脑微循环损伤。近来不断探索出控制性减压、逐步控制性减压、控制性阶梯减压、阶梯减压等技术以期降低术中并发症。
根据Hou等的研究,NFD和GOS评分是评价TBI患者神经功能缺损和预后的公认标准。本研究采用阶梯式减压治疗sTBI,以NFD和GOS评分评价其疗效。与标准减压组比较,多阶梯减压组患者GCS和GOS评分明显更高,神经功能优/良比例更高,而并发症发生率明显更低,证实了多阶梯减压治疗sTBI的疗效。Lippa等报道TBI引起的血流加速可能导致脑血管麻痹、血管炎性应激、脑灌注压升高、血管活性物质水平升高和神经元代谢异常,直接影响手术干预的疗效和神经功能的恢复。目前去骨瓣减压术已广泛应用于出血性/缺血性脑卒中患者的治疗中,但植物生存率和重残率较高。迅速、有效的减压是决定疾病转归的重要因素,早期手术干预能降低患者死亡率并改善神经功能预后,手术方式主要包括双额去骨瓣减压和单侧去骨瓣减压术。有研究显示双额去骨瓣减压术并不能改善患者的临床预后,临床上多以单侧去骨瓣减压为主流,但在减压过程中因压力的瞬时释放会导致脑组织灌注突破损伤、脑位移牵拉性损害、脑膨出,甚至反常性脑疝,临床处理上非常棘手。相关研究显示弥漫性脑组织肿胀和迟发性颅内血肿是急性脑膨出的主要原因。弥漫性脑组织肿胀的机制为脑灌注突破后血管自动调节功能丧失后麻痹,减压后脑血管扩张,随着脑血流量和血容量增加导致急性脑膨出;迟发性颅内血肿的机制为当手术减压后压力填塞效应突然减轻或消除,使原已破损的小血管和骨折板障迅速出血形成血肿,而对侧颅骨骨折累及的骨板数量是去骨瓣减压术后出现对侧硬膜外血肿的独立危险因素。急性硬膜下血肿可增加去骨瓣减压术后新发脑挫裂伤的发病率,尤其老年 TBI 患者术后迟发性脑出血发生率较高。
在本研究中,两组患者术后即刻的HR、SBP、DBP、MAP差异无统计学意义,但在术后3、6、12 h,采用DC和阶梯式颅内减压术患者的HR、SBP、DBP、MAP均显著低于采用标准DC的患者,证明阶梯式减压术明显改善了sTBI患者的血流动力学。
结论
DC及阶梯式颅内减压术可明显改善患者的神经功能、血流动力学及预后。DC和阶梯式颅内减压术的治疗效果优于标准DC。但仍需更多大样本、多中心的临床研究进一步证实。
Journal of Neurological Surgery (JNLS) 为同行评审期刊,发表原创研究、综述论文和涵盖神经外科各个方面的技术说明。JNLS的重点包括显微外科手术以及最新的微创技术,如立体定向引导手术、内窥镜检查和血管内手术。它分为两部分,交替出版。Part A涵盖纯粹的神经外科专题,Part B专门介绍颅底手术技术和方法。
JNLS目前是几个国家和国际神经外科和颅底学会的官方期刊。
JNLS Reports是Journal of Neurological Surgery的姊妹期刊,为开放获取神经外科和颅底病例报告期刊。
