
#Thieme未来星计划荣誉推出神经外科专题,我们将与未来星计划的小伙伴们持续推荐解读与神经外科学相关的论文与研究,欢迎关注。同时,欢迎感兴趣的小伙伴加入我们。
本期推荐 & 解读 BY
亚东 | 首都医科大学
↓ 神经外科专题丨113
脑膜瘤是一种存在于硬脑膜处缓慢生长的良性肿瘤,由肿瘤性脑膜上皮细胞所构成,恶性检出率不高。虽然出现恶性脑膜瘤的概率不大,但恶性脑膜瘤的临床诊断异常困难,误诊率和漏诊率较高,导致该病复发率、病死率居高不下。目前可用的治疗方案包括手术切除、放疗、定期随访观察或联合治疗。患者相关因素,如年龄、生活功能状态和临床症状,以及肿瘤相关因素,如肿瘤生长位置,体积和分级决定了所选择的治疗方式。本文章中,作者对美国癌症数据库(NCDB)临床数据进行分析,评估了基于治疗机构类型(学术机构与社区医院)、地区和保险类型的治疗方法的可变性。
Original Article
Trends in the Management Paradigms of Intracranial Meningioma
Aljuboori et al.
中文内容仅供参考,一切以英文原文为准。
结果
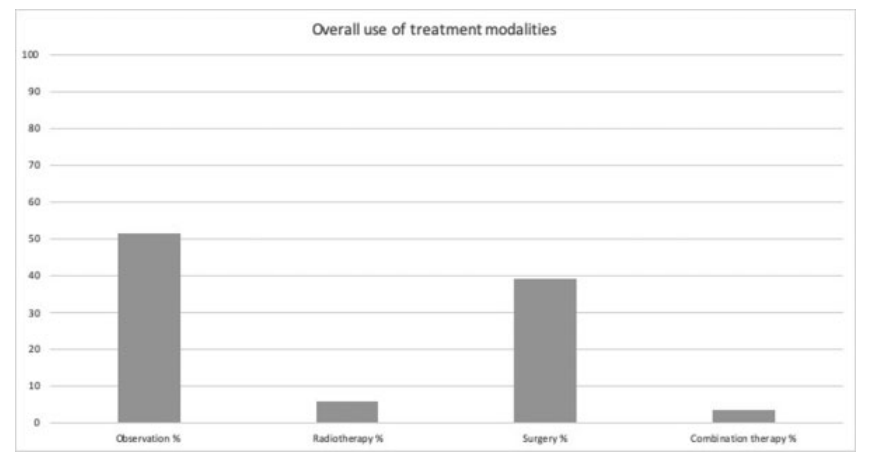
脑膜瘤患者群体使用不同治疗方式的百分比
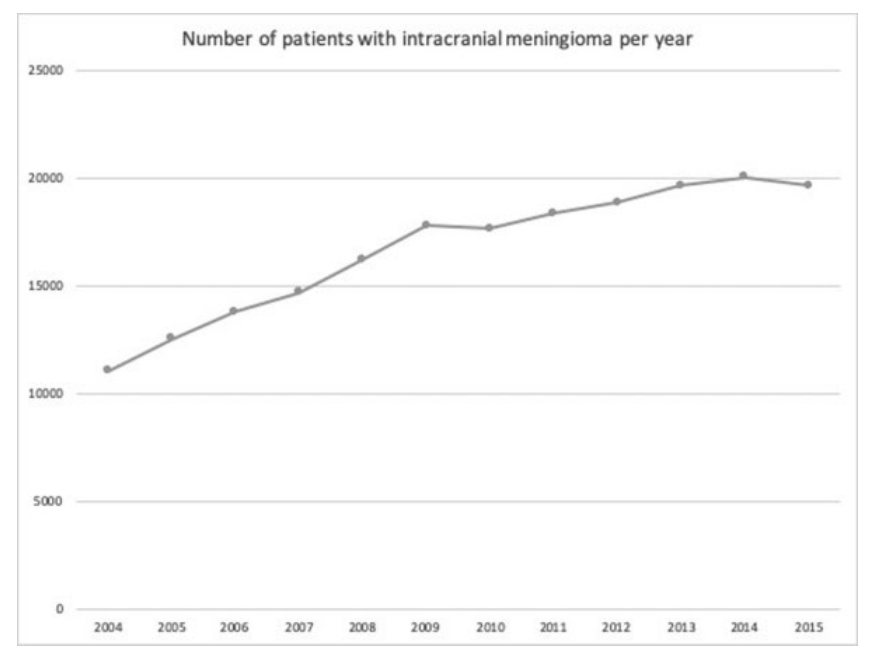
2004-2015年脑膜瘤的诊断率有所上升
讨论
脑膜瘤是一种常见的颅内肿瘤,占颅内肿瘤的1/5左右。脑膜瘤致病原因非常复杂,目前还没有统一定论,但染色体、神经纤维瘤病II型、性激素、放射治疗等因素都与脑膜瘤的发生有一定相关性。脑膜瘤多为球形或分叶形,质地坚硬、血供丰富、包膜完整,沿硬脑膜蔓延,侵入颅骨甚至颅外组织。脑膜瘤的临床症状主要表现为颅高压症状和颅神经受压症状等。
传统手术治疗与辅助放疗脑膜瘤通常被划分为3级:良性脑膜瘤(I级)、非典型脑膜瘤(II级)和恶性脑膜瘤(III级)。I级脑膜瘤一般呈膨胀性生长,与脑组织界限清楚,大部分肿瘤可行Simpson I级切除。对不适合Simpson I级操作的I级脑膜瘤尽量争取采用Simpson II或III级切除术,并辅以放疗,达到降低复发率的目的。虽然手术切除会使大部分I级脑膜瘤患者病情得到缓解,但仍存在术后复发的危险。Chen等研究显示,SimpsonII或III级术后5年肿瘤复发率为7%左右,SimpsonIII、IV级术后5年肿瘤复发率为35%左右。为此,为了保护患者的脑神经功能,尽早康复,尽量采用Simpson I级切除术。针对II级和III级脑膜瘤患者,单一采取手术治疗在临床上疗效并不十分理想,对于II级和III级脑膜瘤患者采用辅助放疗方式进行治疗,能够明显提高生存率和提升生活质量。另外,影像导航和(或)术中杂交MR/DSA手术室相结合,或采用显微技术、神经内镜技术与设备对脑膜瘤全切神经功能保留有非常重要的作用。直径>4.5cm的大型脑膜瘤的血供量非常大,术中出血严重,肿瘤极易出现切除不彻底等状况,此类肿瘤术前应考虑采用栓塞术。
化疗是目前治疗肿瘤有效的途径之一。治疗脑膜瘤的化学药物包括干扰素、羟基脲、生长抑素、植物提取物等。干扰素-α具有抑制DNA合成作用,干扰素-α2b注射液或干扰素-α注射液治疗后,明显延长无病进展期,不良反应少。羟基脲是一种对慢性粒细胞性白血病疗效明显的抗肿瘤代谢药物,Chamber-lain等对多例脑膜瘤患者采用羟基脲片治疗,结果显示患者的无病进展期均超过半年。有研究证明,约90%的脑膜瘤患者生长激素受体阳性。培维索孟注射液能抑制裸鼠脑膜瘤移植瘤生长。生长抑素能够使脑膜瘤的发生发展产生一些变化。奥曲肽注射液联合依维莫司片治疗可明显提高抑瘤效果。
其他治疗:血小板衍生生长因子受体能够促使肿瘤细胞增殖,有研究表明,舒尼替尼属于血小板衍生生长因子受体-β受体抑制剂,其能够抑制脑膜瘤细胞和良性脑膜瘤生长。血管内皮生长因子血管内皮生长因子主要是由血管生成的,因此,该因子对肿瘤的发生发展有可能产生重要的影响。Nunes等证实贝伐单抗是该因子的特异性单克隆抗体,能够缩小肿瘤体积,延长无病进展期。
对NCDB数据的分析表明,临床定期观察是最常用的方式,其次是手术、放疗和联合治疗。对2004年至2015年期间趋势的分析表明,临床观察的使用情况总体上有所增加,同时手术和/或放射治疗的使用也有所下降。在2004年至2009年期间,观察手段的使用发生了更为明显的转变,2009年至2015年期间,这种转变继续存在。此外,分析表明手术是2004年和2005年的主要治疗方式。Agarwal等人在2004年至2012年间脑膜瘤治疗方式的统计也显示了类似的趋势。他们还描述了关于时间段细分的类似结果,他们注意到,在2004年和2005年,仅手术的使用就超过了观察作为主要治疗方式,从2008年到2012年,治疗策略转向了更多地使用临床观察。诊断和治疗的脑膜瘤总数随着时间的推移而增加。这一增加可能是由于影像学技术的不断发展,导致肿瘤检出率增加。多项研究表明,颅内脑膜瘤的发病率增加,尤其是小型和无症状肿瘤。Ambekar等人报告,美国每年的脑膜瘤病例数量增加了39%,从2001年的2823例增加到2010年的3923例,将诊断的增加归因于影像学研究的可用性和质量的提高。
在作者的关联分析中,与在社区医院接受治疗相比,在学术机构接受治疗的患者更有可能接受手术或放疗,这与学术机构较少使用观察作为主要治疗方式相关。另一个考虑因素是,学术医院倾向于提供比社区医院更积极的治疗,这是由于本研究范围之外的众多变量造成的。对于大小等于或小于3 cm的肿瘤,观察是主要的治疗方式,其次是手术、放疗,和联合治疗。而对于3cm以上的肿瘤,手术是主要的治疗方式,其次是观察、联合治疗和放疗。这可能是因为小肿瘤更容易被偶然诊断为无症状,而较大的肿瘤(>3cm)更可能有占位效应症状。
临床经验
脑膜瘤是颅内肿瘤的常见类型,随着影像技术的不断进步,脑膜瘤的诊断日益增多。目前国内主要采用手术全切作为主要的治疗方法,与国外临床观察处理形成了鲜明对比,对于脑膜瘤合适的处理方式,需根据术前影像学检查、临床症状等进行恰当选择。
Journal of Neurological Surgery (JNLS) 为同行评审期刊,发表原创研究、综述论文和涵盖神经外科各个方面的技术说明。JNLS的重点包括显微外科手术以及最新的微创技术,如立体定向引导手术、内窥镜检查和血管内手术。它分为两部分,交替出版。Part A涵盖纯粹的神经外科专题,Part B专门介绍颅底手术技术和方法。
JNLS目前是几个国家和国际神经外科和颅底学会的官方期刊。
JNLS Reports是Journal of Neurological Surgery的姊妹期刊,为开放获取神经外科和颅底病例报告期刊。
