
开放手术加降主动脉的TEVAR杂交手术治疗复杂A型夹层的中期疗效
Li et al.
Thorac Cardiovasc Surg 2022; 70(08): 607-615
DOI: 10.1055/s-0042-1743592
关键词:A型主动脉夹层;真腔闭塞;TEVAR

目的:A型主动脉夹层合并真腔塌陷和远端灌注不良的预后极差。这项研究比较了治疗这种疾病的两种手术策略的临床疗效:升主动脉(和半主动脉弓)置换术的杂交方法,辅以降主动脉逆行支架植入术(胸主动脉腔内修复术 [TEVAR])和不放置支架的标准升主动脉(和半主动脉)置换术。
方法:从2016年1月1日至2019年12月31日,研究了81例A型主动脉夹层患者。30例患者(第1组)接受了杂交技术,51例患者接受了标准手术修复(第2组)。对患者的人口统计学、临床和手术结果、术后结果、随访干预和中期生存进行了分析。
结果:两组患者的基线特征相似,除了第1组患者术前灌注不良更明显。第1组患者术后内脏灌注不良发生率(0 vs. 15.7%,P = 0.02)和需要体外膜氧合支持的低心输出量综合征发生率(3.3 vs. 19.6%,P = 0.04)明显低于第2组(13.3 vs. 33.3%,P = 0.04)。随访时,二次血管内支架置入(3.3% vs. 7.8%,p = 0.65)和主动脉再介入手术(6.7% vs. 2.0%,p = 0.55)的需求相当。1组的1年、2年和3年生存率分别为83.3%、83.3%和62.5%,2组分别为58.7%、58.7%和52.6%(p = 0.05)。
结论:对于A型主动脉夹层患者,将升主动脉(和半主动脉弓)开放置换手术与降主动脉TEVAR联合用于真腔损伤是一种可行的治疗方案,并且具有更好的围手术期预后和更高的中期生存率。
背景
急性主动脉夹层是一种危及生命的疾病。国际主动脉疾病管理指南建议,如果升主动脉受累,应立即进行手术修复。然而,在大多数情况下,主动脉夹层并不局限于其近端部分,而是累及整个主动脉并伴有多处内膜撕裂。由于不可能置换整个主动脉,因此必须从多个方面考虑制定适当的手术治疗策略。主动脉夹层手术通常是合并症患者的紧急手术,需要安全、直接的手术以降低患者风险。置换升主动脉和半主动脉弓而不是扩弓修补术是更简单的手术,因此可能是更有利的手术。简化手术过程的缺点是手术忽略了降主动脉(DTA)的血管病变。早期,DTA中的主动脉夹层可能导致内脏器官的有害灌注,后期可能阻碍预期的假腔血栓形成并促进致命的假腔增生。面对这些问题,所谓的冷冻象鼻(FET)进行主动脉完全修复被认为是治疗A型主动脉夹层(TAAD)的最佳手术修复技术,但这是一种耗时且复杂的手术,不可能在每个病人上实施并被每个外科医生完成。毫无疑问,在修复时机和类型方面存在许多争议,手术技能主要取决于个人或机构的经验。
在作者之前的研究中,7.1%的TAAD患者接受常规升主动脉置换(和半主动脉弓)后出现急性内脏灌注不良。自2016年起,本文作者的研究小组开始以非随机的方式在低体温循环停滞期间,在置换升主动脉(和半主动脉)的基础上,增加预防性的DTA支架植入术(胸主动脉腔内修复术[TEVAR]),以增强主动脉真腔的血流,降低灌注不良的风险。该研究旨在回顾性比较新旧手术策略,并提供中期结果。
材料和方法
研究人群
自2016年1月1日至2019年12月31日,153例患者在作者所在医院接受了急性TAAD手术。夹层到达主动脉弓远端(=非A-非B-夹层)的患者被排除在外,因为他们接受了部分或全部的主部动脉弓置换术。因此,只有81例TAAD患者被纳入研究(图1)。
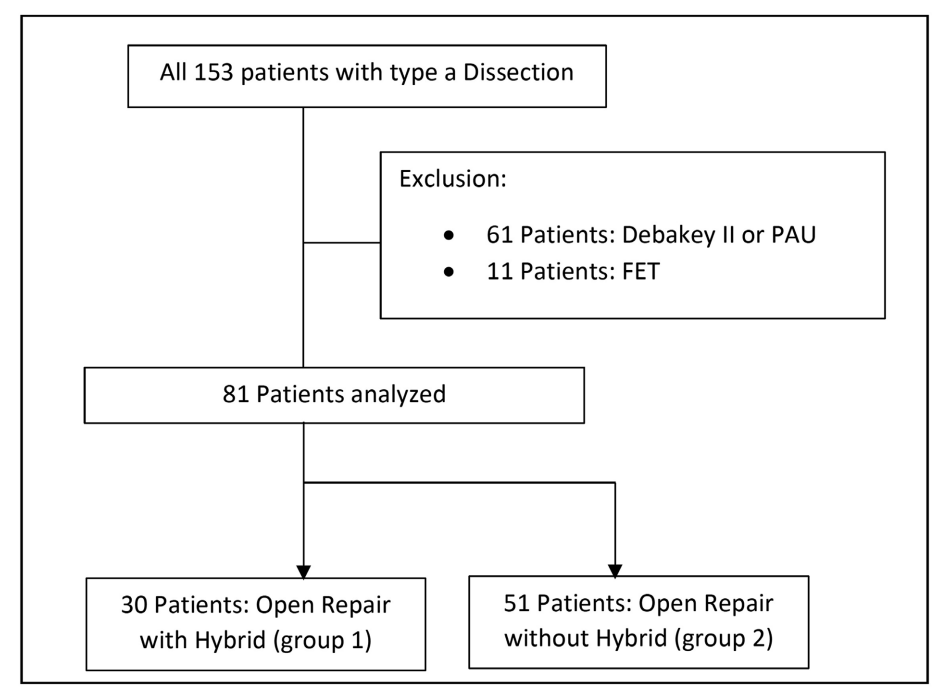
图1. 研究组。FET,冷冻象鼻象鼻;PAU,穿透性主动脉溃疡。
根据手术方式将81例患者分为两组。30例患者(第1组)采用了升主动脉和半主动脉弓置换并辅以DTA逆行TEVAR的杂交方法。杂交手术的指征是基于CT发现的真腔塌陷小于50%,然而,直到在作者医院成为常规手术的很长一段时间里,杂交手术的实现是基于外科医生的偏好和血管外科医生(负责TEVAR)是否能进行手术。在手术过程中,对第一组患者,介入血管外科医生在超声或透视引导下将导丝推进真腔,并在直视下经股动脉入路释放被覆盖支架。对照组包括51例仅接受升主动脉或半主动脉弓置换术,未在DTA中置入支架的患者(第2组)。
所有患者均按照Penn分类法进行分类。根据人口统计学数据和术前特征计算德国A型动脉夹层登记(GERAADA)评分(表1和表2)。
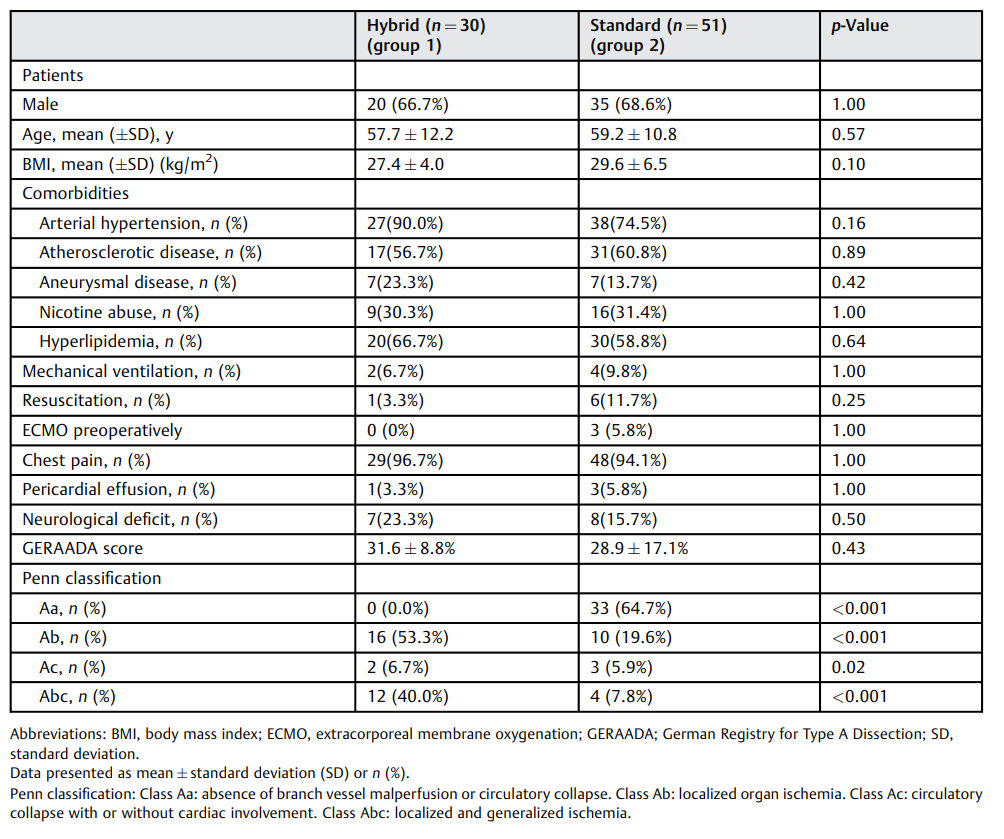
表1. 患者基线特征和风险因素
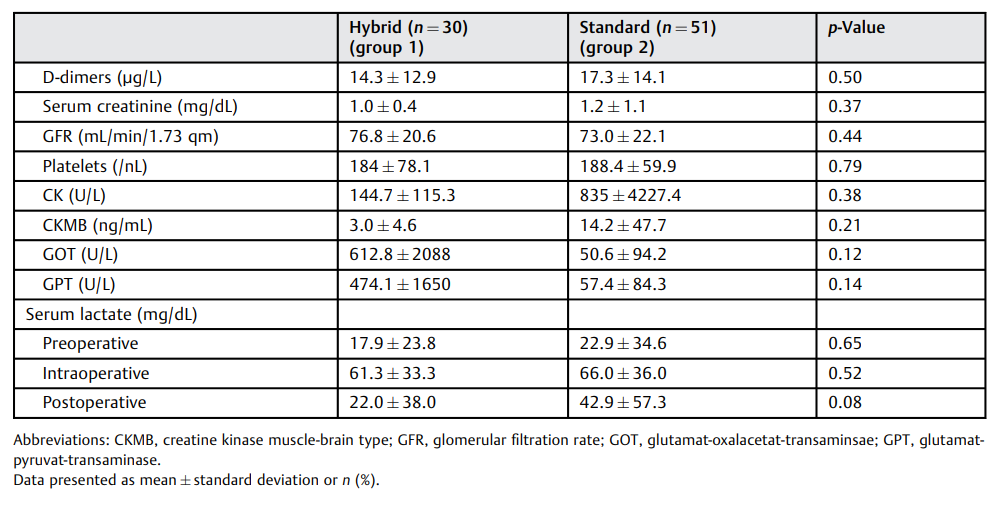
表2. 临床实验室分析
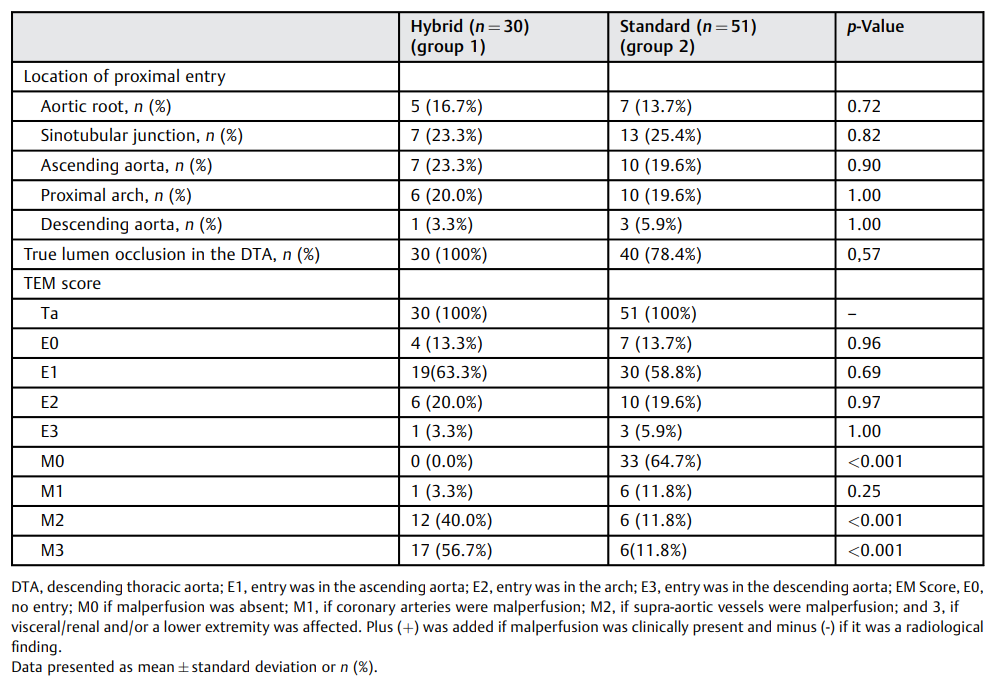
表3. 主动脉夹层的形态学特征
缩写:DTA,降主动脉;E1,入口在升主动脉;E2,入口在主动脉弓;E3,入口在降主动脉;EM评分,E0,无进入;M0,如果无灌注不良;M1,如果冠状动脉灌注不良;M2,如果主动脉上血管灌注不良;3,如果内脏/肾脏和/或下肢受累。如果临床表现为灌注不良,则为加 “+”;如果是放射学发现,则为减“-”。
数据以均数±标准差或n(%)表示。
外科手术
所有患者均在CT扫描确诊后立即被送入手术室。全身麻醉诱导后,进行经食道超声心动图(TEE)检查以评估主动脉瓣功能并排除心包填塞。根据外科医生的偏好,在右锁骨下动脉或股动脉进行动脉插管。如果锁骨下动脉或股动脉插管不可行,或在紧急情况下,可使用直接主动脉插管作为保险措施。在透视和TEE的帮助下,将一根硬导丝推进主动脉弓。胸骨正中切开术后,通过右心房的两级插管实现静脉回流,并建立心肺旁路。将患者降温至22至28°C鼓膜温度,通过冠状动脉窦顺行和/或逆行输注Bretschneider心脏停搏液诱导心肌停搏。必要时切除升主动脉和半主动脉弓,尽可能使用明胶-间苯二酚-甲醛-戊二醛(GRF)胶水重建主动脉根部。升主动脉被一根适当大小的涤纶管代替,远端移植吻合术留待完成。然后开始深低温循环停滞(DHCA),并持续进行单侧或双侧顺行脑灌注。在第1组患者中,利用已经插入的导丝,在直视下将经皮血管内覆盖支架植入近端DTA。根据供应情况使用Conform TAG和Gore TAG(W.L. Gore & Assoc.)、Navion(美敦力)、Zenith Diss和Zenith TX2(Cook Inc)支架。希望能达到10%至15%的超大尺寸。根据解剖结果和外科医生的判断,TEVAR的目标着床区为2区或3区。基本上,如果位置很深,且主动脉缝合过于麻烦,则左锁骨下动脉的子动脉被覆盖,而左锁骨下动脉不被关闭。在左锁骨下动脉植入支架过度的情况下,由于左臂明显的灌注不良,只有在临床需要的情况下才会对左锁骨下动脉进行血管再通。在两组患者中,主动脉弓内剩余的假腔均用GRF胶水进行了处理,并最终完成了与粘合的原生主动脉的远端吻合。
研究结果
人口统计学数据
两组的人口统计学数据和假定危险因素相似,即两组在年龄、合并症和临床状态方面无显著差异。两组的GERAADA评分相当(1组vs 2组:31.6 ± 8.8% vs. 28.9 ± 17.1%,P = 0.43)。在Penn分类方面,患者的分布情况不一。Aa级(无分支血管灌注不良或循环衰竭)是第2组的主要结果(33例患者,64.7%),而Ab级(分支血管灌注不良伴局部器官缺血)和Abc级(分支血管灌注不良和循环衰竭)在第1组更常见(16例患者/53.3% vs. 10例患者/19.6%,12例患者/40% vs. 4例患者/7.8%)([表1]和[表2])。
大多数患者的夹层入口位于升主动脉(第1组vs第2组:63.3% vs. 58.8%),而入口位于近端主动脉弓的患者分别为20%和19.6%。3.3%和5.9%的患者发现降主动脉入口,而第1组和第2组分别有13.3%和13.7%的患者未发现入口。
第1组所有患者均出现灌注不良,而第2组64.7%的病例无灌注不良(P<0.001)。在第1组中,40%的患者存在主动脉上灌注不良,56.7%的患者存在内脏或髂骨灌注不良;而在第2组中,这两种情况的发生率均低于12%(p < 0.001)。症状性冠状动脉灌注不良并不常见(表3)。
手术方法
第一组中分别有46.7%、36.7%和16.5%的患者以及第二组中分别有49.0%、43.1%和9.8%的患者进行了孤立性升主动脉置换、半弓和主动脉根部重塑手术。进行了Bentall手术和额外的冠状动脉旁路移植手术的患者在第一组种分别占6.6%和3.3%,在第二组种分别占9.8%和11.8%。体外灌注大多通过右锁骨下动脉插管实现(占第1组的患者70.0%和第2组患者的53.0%),而股动脉插管和主动脉直接插管在第1组分别占16.7%和13.3%,在第2组分别占37.0%和10%。两组患者的DHCA时间间隔相当(第1组vs第2组:48.8 ± 17.1分钟 vs. 47.3 ± 18.8 分钟,P = 0.73)。同样,旁路时间(192.5±52.1分钟 vs. 196.2±76.3分钟,p = 0.82)、主动脉夹钳时间(98.0±25.1分钟 vs. 105.9±38.7分钟,p = 0.32)和鼓室温度最低点(23.7±2.6℃ vs. 23.0±3.1°C,p = 0.28)相似(表4)。
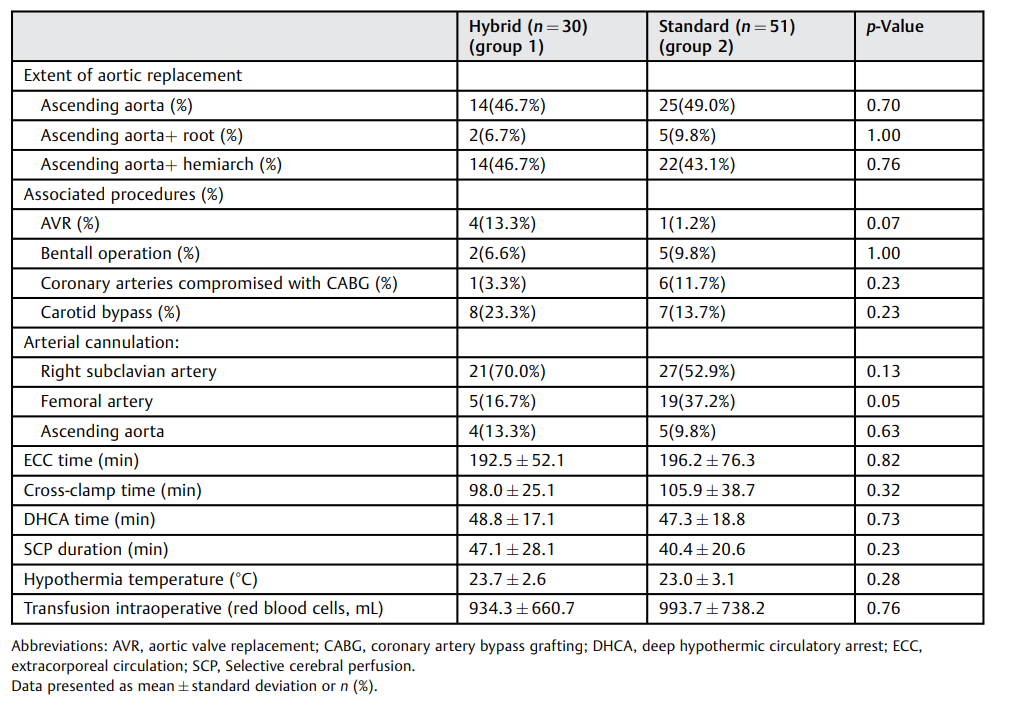
表4. 外科手术
缩写:AVR,主动脉瓣置换术;CABG,冠状动脉旁路移植术;DHCA,深低温循环停止;ECC,体外循环;SCP,选择性脑灌注。
数据以均数±标准差或n(%)表示。
支架移植物
20例(66.6%)患者使用了Conform TAG支架,5例(16.7%)患者使用了Gore TAG支架,2例(6.6%)患者使用了Navion支架,2例(6.6%)患者使用了Zenith Diss支架,1例(3.3%)患者使用了Zenith TX2支架。支架近端和远端中位直径分别为28.7毫米和28毫米。中位治疗长度为127毫米。4例(13.3%)患者进行了支架延长(表5)。
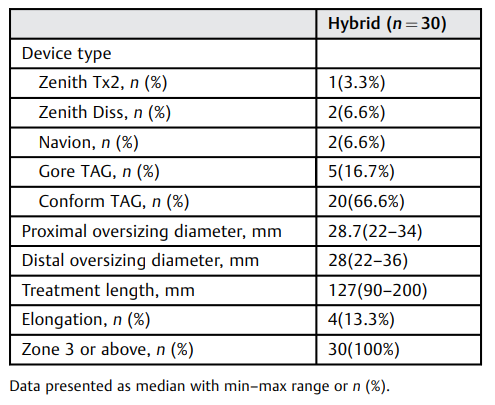
表5. 支架移植系统
数据以中位数和最小-最大范围或n(%)表示。
结果
总体而言,院内死亡率为25.9%,其中1组4例,2组17例(13.3% vs. 33.3%,P = 0.04)(表6)。
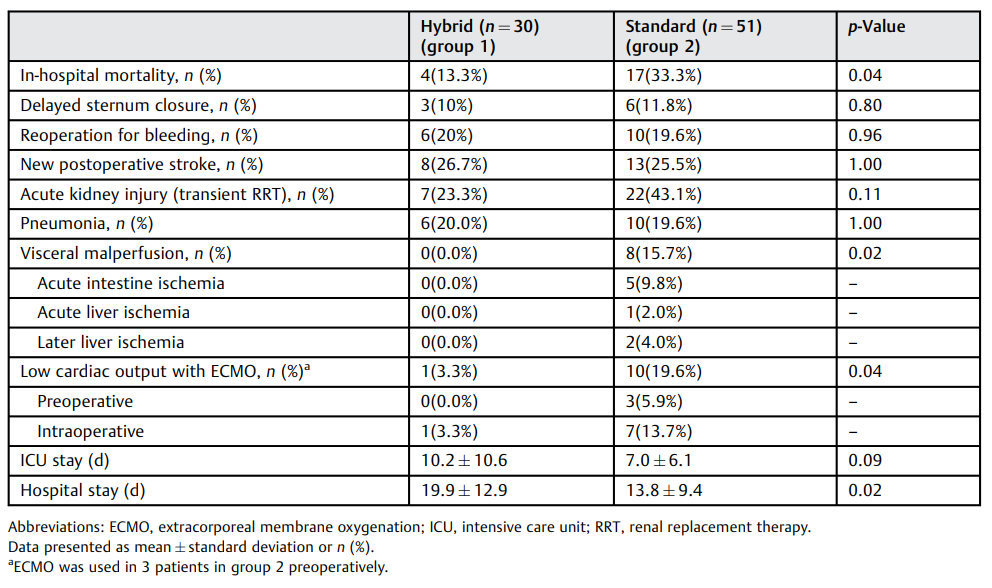
表6. 术后数据
缩写:ECMO,体外膜肺氧合;ICU,重症监护室;RRT,肾脏替代疗法。
数据以均数±标准差或n(%)表示。a 第2组的3名患者术前使用了ECMO。
术后内脏灌注不良仅发生在第2组患者,因此明显高于第1组(0 vs. 15.7%,p = 0.02)。5名患者出现急性肠缺血,1名患者术后出现持续性急性肝缺血,2名患者出现肝缺血且3周后转氨酶升高。
此外,第2组患者出现更多低心排血量衰竭,需要体外膜肺氧合(ECMO)支持(3.3% vs. 19.6%,P = 0.04)。第2组有3名患者在术前接受了ECMO安置,术后仍需接受支持;另有7名患者在术后需要ECMO支持,而第1组仅有1名患者。
两组急性肾损伤发生率相当(23.3% vs. 43.1%,P = 0.11)。两组术后新发卒中的发生率相似(26.7% vs. 25.5%,p = 1.00)(表6)。
平均随访32个月,晚期死亡率在第一组为26例中有2例,在第二组为32例中有6例。1年、2年和3年生存率在第一组1组分别为83.3%、83.3%和62.5%,在2组分别为58.7%、58.7%和52.6%(P = 0.05)(图2)。在最近的随访中,1组分别有1例(3.3%)和2例(6.7%)患者需要二次血管内支架植入和手术主动脉再介入,而2组分别有4例(7.8%)和1例(2.0%)患者(P = 0.65; P = 0.55)(表7)。
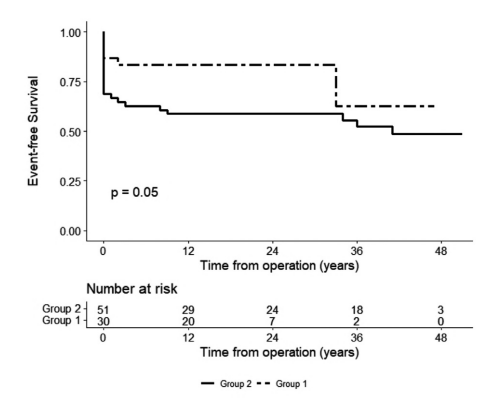
图2. 术后生存率和随访数据、Kaplan-Meier生存率估计值和高危患者。
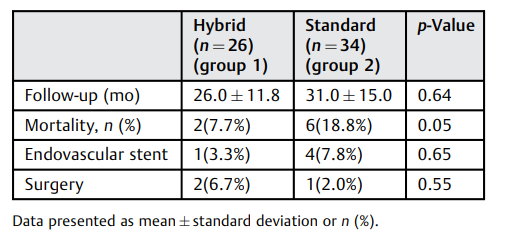
表7. 随访生存率和二次干预
评论
主动脉夹层仍然是最致命的心血管疾病之一。其中一个不利的并发症是终末器官灌注不良,发生在大约三分之一的患者中。急性主动脉夹层的手术治疗应考虑在紧急情况下的风险调整手术策略,并为患者提供最佳的长期效果,这在这些条件下是可能的。然而,关于主动脉修复和以灌注不良为导向的干预仍存在争议。主动脉夹层手术最根深蒂固的原则之一是进行最简单、最短时间的手术,对患者的不利影响最小。支持立即进行主动脉修补术的研究组显示,高达75%至80%的患者通过单纯主动脉修补术即可解决灌注不良综合征,而仅在术后出现临床并发症时才修补夹层的DTA。这种方法的问题是大多数患者术后在主动脉弓和降主动脉残留夹层。然而,漂浮的内膜可能导致血管闭塞,从而引发灾难性并发症。有观点认为,在明确主动脉修复前进行肠系膜血管再通可以改善预后。本文作者的团队多年来一直遵循这一策略,直到本文作者引入了杂交方法,来减少与DTA残余夹层相关的并发症。
本文作者的数据显示,第1组和第2组的住院死亡率和随访中期生存率(13.3% vs. 33.3%,P = 0.04,62.5% vs. 52.6%,P = 0.05)的差异有统计学意义。此外,杂交技术(第1组)在ECMO支持率下降低了术后内脏灌注不良和低心输出量衰竭的发生率(0 vs. 15.7%, p = 0.02, 3.3 vs. 19.6%, p = 0.04)。Penn对患者分组的分类明确强调了作者的研究结果。第1组一半以上的患者有分支血管灌注不良,局部器官缺血,但术后无灌注不良,而第2组约三分之二的患者无灌注不良,但术后灌注不良的发生率明显较高。因此,本文结果表明, TEVAR补充DAT能明显改善远端分支血管血流,防止灌注不良,同时降低围手术期的发病率和死亡率。
B型主动脉夹层患者也可从TEVAR中获益。大量临床数据报告了药物治疗后早期失败的相关比例(12.4-58%),需要早期干预,如开放手术或TEVAR手术。因此,有相当一部分无并发症的B型夹层患者在及时接受支架置入术后获得了明显的生存获益。考虑到上述观点,作者试图将TAAD患者升/近端血管置换的直接策略与同时治疗降主动脉相结合。此前已有多个研究小组对这一概念进行了研究。2013年,Bavaria等人的研究小组在主动脉弓动脉瘤的择期患者队列中证实了杂交方法的可行性。该研究分析了两种不同的策略(有/无升主动脉置换和随后的主动脉弓TEVAR),结果令人鼓舞,院内死亡率低(8%),神经系统事件发生率低(截瘫5%,卒中8%)。尽管有相关的长期死亡率(所有原因,5年后52%)和主动脉再介入率(2.7%)较低,随访期间未见组内遗漏。2017年,Matt等人将A型主动脉夹层后行升支/半弓置换术的患者队列与行前向支架移植物置入术的患者队列进行了比较,结果也很乐观。尽管放置支架的患者循环停止时间稍长,但TEVAR组的中风、截瘫、内脏缺血和死亡率明显较低。同样,与包括降主动脉顺行 TEVAR的"传统"扩弓修复术相比,包括降主动脉前向TEVAR的扩弓修复术的手术策略报告有效关闭了降主动脉假腔,并显著降低了远端降主动脉假腔的通畅率。在这方面,Acyrus医用夹层支架杂交假体 (AMDS) 在未来可能也有很大的潜力。
有趣的是,与其他研究相比,本文作者发现院内死亡率高出25%,这很可能是多种因素共同作用的结果。其中一种解释可能是当地人口具有高风险特征,通常就诊较晚。此外,3.7%的患者需要术前ECMO支持,这证实了作者分析中较高手术风险和较差预后的假设。
在作者的经验中,DTA额外的逆行TEVAR没有增加十字夹钳使用时间和DHCA时间([表5),也没有导致围手术期卒中率升高(表6)。此外,作者发现使用介入技术逆行通过导丝能够在真腔内准确放置支架。尽管FET完全修复已被提名为TAAD的最佳外科修复技术,但FET是一项耗时且复杂的手术,并不是每个患者都能进行。在对作者所在医院使用FET手术治疗TAAD的患者的分析中,82%的患者实现了假腔近端闭合(数据未显示)。同样,其他关于术后假腔监测的研究也报道了延长修复的明显益处,这导致降主动脉假腔通畅率降低,但并非所有主动脉切面都完全闭塞。然而,FET手术的这一优势并不意味着对再干预的要求明显降低。据报道,经过扩大和局限性修复后,五年内无胸腔事件或胸腔再介入的发生率为80%。作者所在医院在孤立升主动脉修补术后二次介入的经验是,A型夹层初次急诊手术后出现晚期并发症的比例为10%(228例患者中有23例),二次手术的平均间隔时间为72个月。因此,作者认为对于主动脉弓未受影响的TAAD患者,有限的升主动脉/半主动脉修补联合降主动脉支架置入的杂交保弓方法是一种很有前景的替代策略。作者的结果表明,杂交修复术是一种安全的手术,院内死亡率和并发症发生率令人满意。
点评
本文介绍了一种杂交手术方法,即升主动脉(和半主动脉弓)置换术辅以降主动脉逆行支架植入术(胸主动脉腔内修复术 [TEVAR]),用于A型主动脉夹层的患者。与传统的方法相比,这种杂交方法具有较好的预后和中期生存。但研究存在一定的局限性。采用前瞻性随机研究设计会更好,因为这样可以排除外科医生的偏倚。采用严格的手术方案将提高各组间的可比性,而更大的研究队列样本量将提高统计能力。样本量有限,后续可以开展多中心大样本的研究,从而得到更准确的结果。
中文内容仅供参考,一切以英文原文为准。
本期论文中文解读
王飞扬
/初稿
郑子龙
/初审
范成铭
/校审
范成铭,博士
The Thoracic and Cardiovascular Surgeon 编委
中南大学湘雅二医院
范成铭博士的研究方向是心血管外科、缺血性心脏病的干细胞治疗。他主持了国家自然科学基金青年项目、湖南省自然科学基金优秀青年项目等多项课题。已在国际期刊发表学术论文55篇。他还是美国心脏协会AHA成员、动脉硬化、血栓形成和血管生理学委员会成员、国际动脉粥样硬化学会会员。
德国胸心血管外科学会会刊。
The Thoracic and Cardiovascular Surgeon 发表来自国际公认的胸心血管外科医师、心脏病学家、麻醉学家、生理学家和病理学家的最高标准文章。本刊是这一领域工作者的重要资源。
原创论文、简讯、综述和重要会议公告将报告关键的临床进展,同时为读者提供心血管和胸外科的理论背景。病例报告在我们的开放获取姊妹期刊The Thoracic and Cardiovascular Surgeon Reports上发表。
