
#Thieme未来星计划荣誉推出神经外科专题,我们将与未来星计划的小伙伴们持续推荐解读与神经外科学相关的论文与研究,欢迎关注。同时,欢迎感兴趣的小伙伴加入我们。
本期推荐 & 解读 BY
亚东 | 首都医科大学
↓ 神经外科专题丨89
颅内动脉瘤血管内治疗不断发展,但由于其安全性和有效性未完全证实;以及部分大脑中动脉(MCA)动脉瘤的特殊解剖特征,开颅动脉瘤夹闭仍然被认为是MCA动脉瘤的最佳治疗方法。一些MCA动脉瘤虽然具有囊状形态,但它们更类似于MCA分叉部的发育不良,这类动脉瘤的治疗首选分叉重建,而不是简单的动脉瘤夹闭;需要同时保证动脉瘤的夹闭,保护载瘤动脉及穿支动脉的通畅。此研究总结了MCA动脉瘤开颅夹闭的基本手术原则及技巧,以安全获得最佳手术效果和避免致命围手术期并发症。
J Neurol Surg A Cent Eur Neurosurg 2022; 83(01): 075-084
DOI: 10.1055/s-0040-1720996
Technical Note
Carmelo Lucio Sturiale, Alessandro Rapisarda, Enrico Marchese, Alfredo Puca, Alessandro Olivi, Alessio Albanese
中文内容仅供参考,一切以英文原文为准。
技术关键点
手术入路的选择
手术入路的选择取决于动脉瘤是否破裂、大小、结构和形态。对于未破裂的小动脉瘤,采用迷你翼点入路(MPT),外侧裂分离不宜过大。患者仰卧位,向对侧旋转30度,并倾斜至颧骨为最高点。手术切口沿半弧形轨迹进行皮肤切开,从颧弓上方1 cm开始,延伸至颞线上方1 cm。在颞骨上作3cm×3cm迷你型翼点骨窗。磨除蝶骨嵴至硬膜-眶韧带,达眶上裂;剥离硬膜-眶韧带。硬膜呈C形剪开,翻向眶部。避免使用单极电极切割颞肌,以防止颞肌萎缩。破裂动脉瘤首选标准翼点入路(PT)。在分离暴露动脉瘤之前,需要打开基底池释放脑脊液并近端控制载瘤动脉。对于未破裂的大/巨大动脉瘤,也倾向于采用PT,这种情况下,可能需要更广泛的分离外侧裂来充分暴露动脉瘤,以实现近端控制。
分离外侧裂
分离外侧裂方向和延伸主要取决于动脉瘤是否破裂。对于未破裂的动脉瘤,在水平和垂直方向上分离1.5 - 2cm即可,足以保证近端控制载瘤动脉及动脉瘤夹闭所需空间。外侧裂解剖从近端(水平)开始,在离蝶骨嵴 3 cm 的地方用注射器针头挑开外侧蛛网膜,双手持精细显微镊沿着打开的蛛网膜向颅底方向撕脱。蛛网膜打开后,术者以注射器针头挑开蛛网膜处为起点,向颅底方向分离侧裂。之后,采用钝性分离和锐性解剖混合技术,交替使用显微剪刀和双极。这种混合技术的主要优点是无需使用固定的脑牵开器,避免了额、颞叶的持续牵拉损伤。钝性剥离的作用是在切开前拉紧深部小蛛网膜带,以探索蛛网膜下腔小静脉和穿支的走向,从而避免意外损伤。额叶和颞叶之间的外侧裂无大血管,但蛛网膜剥离的方向可能会导致术者混淆外侧裂深静脉和外侧豆纹动脉方向。
在动脉瘤破裂的情况下,外侧裂解剖从近端(垂直)到远端(水平)进行,然后解剖额下基底池,释放CSF和松弛脑组织。暴露出颈内动脉分叉后,跟踪远端血管以识别外侧裂垂直部分,因为在蛛网膜下腔出血的情况下,蛛网膜层较难识别。然后,沿M1段进行外侧裂的解剖。蛛网膜下腔内小静脉必要时需要双极电凝,以尽可能保持蛛网膜下腔视野清晰,避免意外侵犯软脑膜。
基底池解剖
对于蛛网膜下腔出血,标准的PT入路后,由视神经上方打开基底池。与颈内动脉相比,视神经位于更浅表的位置,是一个安全的蛛网膜切口开始点,特别是当由于蛛网膜下腔血的存在而不能立即识别出颈内动脉在脑池中位置时。蛛网膜显微解剖从外侧向内侧进行,打开颈动脉和部分侧颈动脉池,释放脑脊液,松弛脑组织,并显示近端颈内动脉。在此步骤中,避免完全暴露第三颅神经、后交通动脉和脉络膜前动脉,以减少其损伤的风险。然后,按照前面所述的MCA外平面,首先解剖外侧裂的垂直部,然后是水平部。逐步松解额极和颞极之间的连接,从而实现轻柔的额回和额下通道的扩大。
载瘤动脉近端控制
确保近端控制载瘤动脉是所有动脉瘤手术的基本前提。对于未破裂的MCA动脉瘤,近端控制仅包括动脉瘤颈近端M1段的识别。在术中破裂的情况下,M2或M3段的逆行血流通常可以忽略不计。一旦发现颈内动脉分叉,就需要逐步将M1段周围的蛛网膜向动脉瘤颈方向切开,临时夹闭M1段以防意外出血。在M1的更远端进行临时夹闭可以保证外侧豆纹动脉灌注。对于破裂的动脉瘤,则应在动脉瘤顶周围外侧裂打开前暴露M1,避免意外清除血块,保证动脉瘤顶充分止血,减少再出血风险。因此,如前所述,解剖从基底池开始,一旦识别出颈内动脉分叉,沿M1从近端向远端解剖,直到分离识别动脉瘤颈。
豆纹动脉的保留
豆纹动脉通常出现在MCA分叉后的M1或M2,数量变化很大(最多可达20个)。距离分叉越近,豆纹动脉分支数量越多。豆纹动脉通过前穿质的中央和外侧部分进入大脑,供应壳核、苍白球、尾状核的头和体、内囊和相邻的放射冠,以及前联合的中央部分。来自M1分叉或分支的动脉瘤可能分别在分支部位或病程中累及豆纹动脉。根据动脉瘤的大小和方向,豆纹动脉可能会发生不同程度的移位、压缩、扭曲或拉伸。在解剖和夹闭动脉瘤时,识别豆纹动脉的来源和走行极其重要的,意外损伤也可能导致整个豆纹动脉供应区域的梗死。一些蛛网膜粘连经常使皮质和外侧纹状动脉分支以及非常小的脑膜分支聚集在一起,这些脑膜分支也起源于M1,限制了外侧裂中M1的游离。所有这些蛛网膜带都需要谨慎切除,直到这些小穿支动脉完全松解分离。
动脉瘤颈显微解剖
动脉瘤颈可根据囊的形态、起源和方向而改变形状和尺寸。MCA分叉动脉瘤有时表现为分叉发育不良,而非真正的囊状动脉瘤。在准备临时夹闭M1前,可以清扫动脉瘤颈周围的蛛网膜束。建议在靠近动脉瘤体的地方进行锐性解剖,因为钝性解剖可能撕裂动脉瘤壁。对于未破裂的动脉瘤,建议在夹闭之前对动脉瘤颈和体部进行完整的解剖,以充分暴露动脉瘤。在动脉瘤破裂的情况下,解剖应限于识别动脉瘤颈,以便定位最终的夹闭位置。
动脉瘤夹闭
夹闭技术的选择主要基于动脉瘤的形态、大小和方向。由于 MCA 动脉瘤通常表现为分叉发育不良,血管造影对了解动脉瘤形态以及载瘤动脉的起源、与动脉瘤的关系以及方向至关重要。后者是动脉瘤夹闭需要考虑的最重要因素,因为它有助于决定夹闭的形状、长度和方向。在绝大多数情况下,必须在载瘤动脉血管起点平行的位置释放动脉瘤夹,有时还需要保留动脉瘤颈部的一小部分,以防止瘤口畸形,并确保穿支动脉的供血。对于特殊形态或较大体积的动脉瘤,有时需要多个动脉瘤夹来处理。在这种情况下,第一个动脉瘤夹的位置应位于动脉瘤体的后部,从而避免在术野的隐藏区域残留,此处放置第二个动脉瘤夹更加困难。相反,前部残留可以使用第二个动脉瘤夹进一步处理。

图1:未破裂动脉瘤的侧裂解剖。
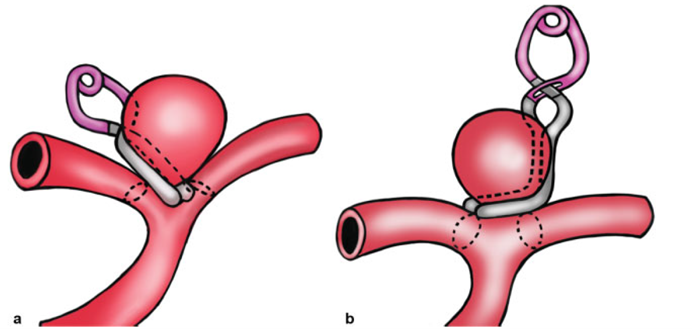
图2:M1分叉动脉瘤的不同夹闭方法。
临床建议
在处理MCA动脉瘤的过程中,遵守基本手术原则对于实施有效、安全的手术、确保最佳的动脉瘤夹闭、保持侧支和穿支动脉的血流通畅是至关重要的。
