
#Thieme未来星计划荣誉推出神经外科专题,我们将与未来星计划的小伙伴们持续推荐解读与神经外科学相关的论文与研究,欢迎关注。同时,欢迎感兴趣的小伙伴加入我们。
本期推荐 & 解读 BY
亚东 | 首都医科大学
↓ 神经外科专题丨22
颅内神经鞘瘤通常起源于第八颅神经的前庭支,占成人所有原发性颅内肿瘤的8%。自1966年Gibson等人描述第一例病例以来,只有少数病例报告过脑实质内神经鞘瘤。
脑实质内神经鞘瘤占颅内神经鞘肿瘤的0.8%。在一些病例中,发现了相关的神经纤维瘤病(NF)。据报道,脑实质内神经鞘瘤最常见于额叶、顶叶和枕叶,通常表现为头痛、颅内压升高或与肿瘤定位相关的局灶性癫痫发作。超过85%的脑实质内神经鞘瘤位于幕上,表现出对脑室周围或浅表定位的易发倾向。鉴别诊断包括毛细胞星形细胞瘤、多形性黄色星形细胞瘤、神经节胶质瘤、脑膜瘤和胶质母细胞瘤。脑实质内神经鞘瘤主要的治疗方式通常是显微手术切除,明确病理学诊断并选择恰当的后续治疗方式。
J Neurol Surg A Cent Eur Neurosurg 2021; 82(01): 090-094
DOI: 10.1055/s-0040-1712464
Case Report
脑实质内神经鞘瘤分次放射治疗:病例报告和文献回顾
Tokarev et al.
病例描述
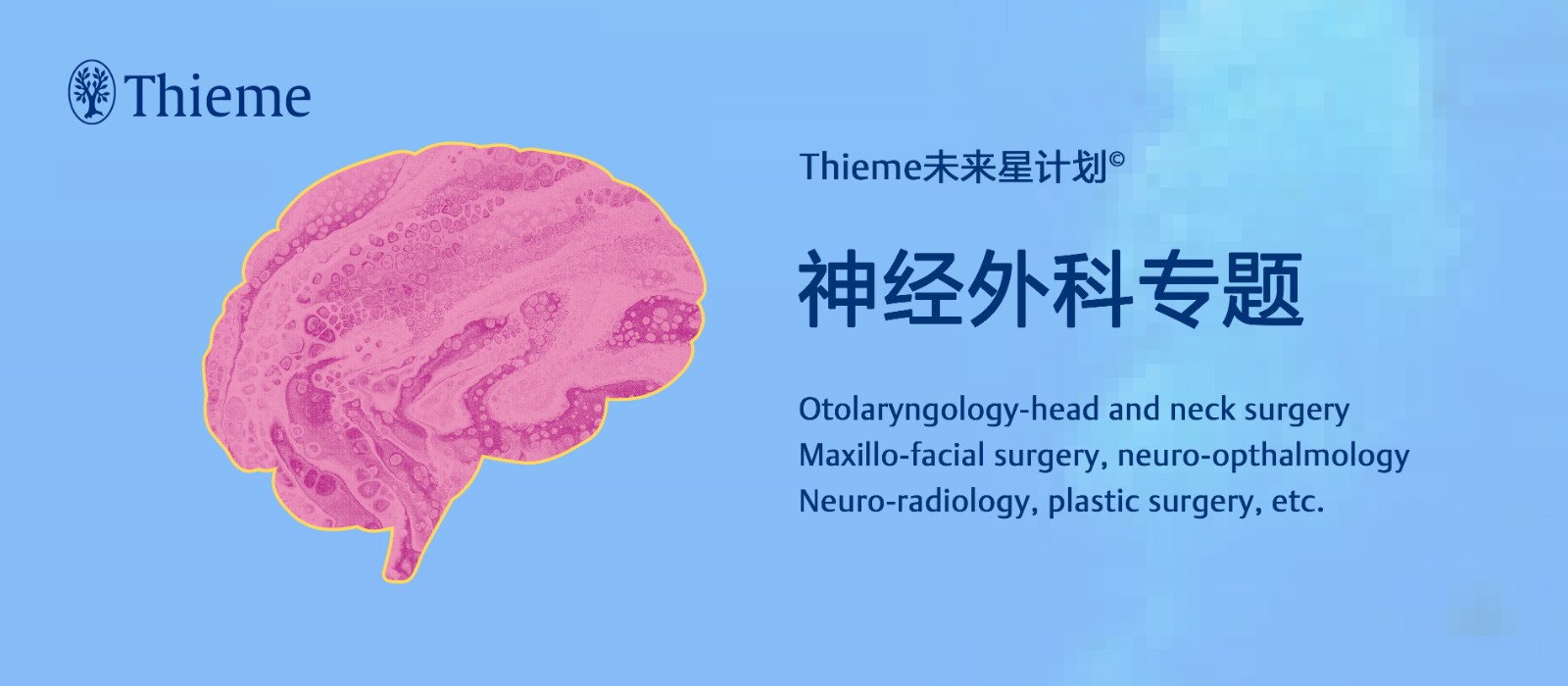
一名27岁右利手男性,进行性头痛3个月。既往无相关病史。查体仅有轻度视力下降,其余神经系统检查正常。MRI发现左额叶深部孤立病变,压迫扣带回。最初诊断考虑原发性颅内肿瘤,包括高级神经上皮肿瘤、转移瘤或淋巴瘤。但没有颅外恶性肿瘤的临床证据。3T MRI显示左额叶肿块大小为2.7 * 2.7 *2.7cm,边界清晰。病变在T1加权像上呈低信号,在T2加权像上呈高信号,伴有明显的局灶周围水肿。增强MR不均匀强化;灌注成像显示明显的高灌注(相对灌注分数为2.5);MRI波谱显示胆碱峰值增加,胆碱/N-乙酰天冬氨酸(NAA)和胆碱/肌酸的代谢率分别为3.9和5.5;弥散张量成像(DTI)观察到胼胝体结合部纤维轻度破坏,扣带回纤维无损伤。与高级别胶质瘤的最初假设相反:由于MR波谱上没有脂肪酶峰,病变可能是良性的。患者行左顶开颅肿瘤切除,术中见肿瘤呈深褐色、质硬且边界清晰,但术中从未考虑诊断脑实质内神经鞘瘤。电生理监测皮质下刺激对侧肌肉出现运动反应,切除了一半以上肿瘤后,手术停止。
术后无明显出血和其他并发症。术后组织病理学诊断脑实质内神经鞘瘤。残余肿瘤体积为6.28 cm3,行放射治疗。由于缺乏关于脑实质内神经鞘瘤放射风险和病灶周围水肿的信息,行低剂量分割放射疗法:外周剂量5.5 Gy,50%等剂量(平均剂量7.6±1.2 Gy)。24个月的随访MRI显示残余肿瘤体积减少至5.44 cm3,病灶周围水肿减轻。
图1:增强MRI图像。(a) 轴位增强T1加权像显示左额叶肿物强化明显,周围血管源性水肿。(b) 肿瘤灌注图像显示高灌注。(c) 扩散张量成像(DTI)显示胼胝体纤维破坏(箭头)。(d)MRI波谱分析显示肿瘤具有升高的胆碱(Cho)峰和减少的N-乙酰天冬氨酸峰。
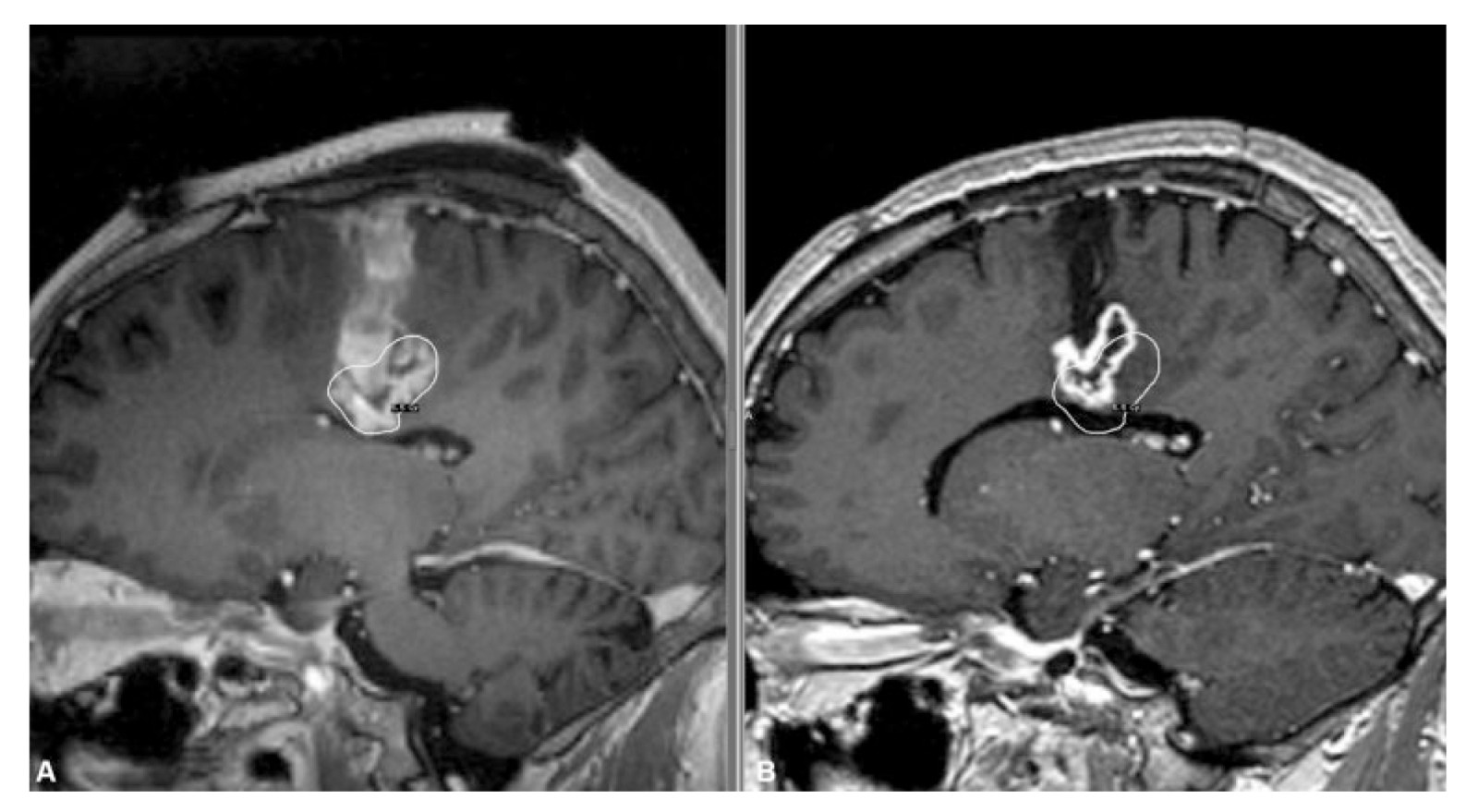
图2:增强MRI显示(a)立体定向放射外科(SRS)时的初始肿瘤体积和规定剂量分布(黄线),(b)SRS后24个月肿瘤体积和病灶周围水肿的减轻。
讨论
与颅神经无关的脑内神经鞘瘤非常罕见,全世界报告的病例不超过100例。与前庭神经鞘瘤不同,脑实质内神经鞘瘤往往发生在年轻患者中,男性较多见。脑实质内神经鞘瘤是良性病变,各部位均可发生,包括额叶、顶叶、颞叶和枕叶以及脑干或鞍区。脑实质内神经鞘瘤的临床表现取决于肿瘤的位置和大小。最常见的症状包括头痛、局灶神经症状和癫痫。与颅神经无关的脑实质内神经鞘瘤的组织发生机制尚不清楚。在正常胚胎发育过程中,脑实质中通常不存在Schwann细胞,小动脉和蛛网膜下腔内较大动脉的移位神经嵴细胞或肾上腺素能神经纤维可能是这些细胞的来源;另一种理论是多潜能间充质祖细胞可以自发分化为Schwann细胞;先天性错构瘤也可能是一个潜在的起源,可以解释年轻患者的易发倾向。与前庭神经神经鞘瘤相比,脑实质内神经鞘瘤通常有特殊的影像学表现:肿瘤实质有不同程度的强化,钙化、囊肿形成和病灶周围水肿更常见。但是,由于高级别胶质瘤的影像学特征同样是不均匀明显强化和病灶周围水肿明显,术前诊断具有挑战性。MRI波谱、MRI或CT灌注扫描和正电子发射断层扫描(PET)-CT等扩展的神经影像检查有助于术前鉴别诊断。立体定向放射外科(SRS)是一种公认的治疗前庭神经鞘瘤的方法。与肿瘤全切除术相比,计划性次全切除SRS治疗伴有明显脑干受压的前庭神经鞘瘤可更好地保留面神经和耳蜗功能。对于绝大多数脑实质内神经鞘瘤,显微手术切除仍然是首选的治疗方法。SRS用于脑内神经鞘瘤残余肿瘤治疗的可能性是基于对前庭神经鞘瘤成功治疗的现有经验。SRS的低分割方案可以降低并发症的风险,尤其是对于肿瘤邻接或压迫关键结构的患者。
临床建议
脑实质内神经鞘瘤是直接发生在脑实质的罕见良性肿瘤。仅根据影像学检查诊断脑实质内神经鞘瘤极具挑战性。典型的治疗方式是显微手术切除。但在某些情况下,由于位置深、解剖复杂或术中并发症,无法实现全切除。放射治疗可以通过低分割预防残余肿瘤的生长,放射毒性风险较低。
阅读本刊更多论文,请点击这里。
