
#Thieme未来星计划荣誉推出消化病学专题,我们将与未来星计划的小伙伴们持续推荐解读与消化病学相关的最新研究,欢迎关注。同时,欢迎感兴趣的小伙伴加入我们。
本期推荐 & 解读 BY
单飞 | 南昌大学
↓ 消化病学专题丨60
背景
大肠息肉大于10毫米,往往切除不彻底。锚定内镜下粘膜切除术(A-EMR)是一种在粘膜下注射后,使用套环尖端在息肉的口腔侧做一个小切口,以避免在套入过程中滑动的技术。本研究旨在评估与传统内镜粘膜切除术(C-EMR)相比,A-EMR是否能提高大肠息肉的完全切除率。
锚定-EMR(A-EMR)或 “尖端-EMR ”是一种彻底切除结直肠大息肉的方法。A-EMR 与 C-EMR的唯一区别是在病变口腔侧做一个小的粘膜切口,这有助于在侧面更宽的区域部署套管,并通过将套管尖端固定在粘膜下层来避免套管在套入过程中滑动。本研究旨在评估 A-EMR与C-EMR相比,在内镜下切除10-25毫米大小息肉的有效性和安全性。
Endoscopy
Oh ChangKyo et al.
中文内容仅供参考,以英文原文为准,欢迎识别二维码阅读。
方法
将大小为10~25mm的息肉随机分为A-EMR组和C-EMR组。
参与者在2020年4月至2021年1月期间入组。纳入年龄在19-85岁之间接受内镜切除一个或多个直径为10-25毫米的无蒂息肉的患者。排除标准是:(i)患有已知或疑似恶性息肉、先前未完全切除的息肉、皮下病变或有蒂息肉;(ii)炎症性肠病;(iii)抗血栓药物的不间断使用;(iv)存在凝血病。
A-EMR 程序包括以下内容: (i)黏膜下注射;(ii)在息肉的口腔侧做一个小的黏膜切口;(iii)尖端保持在黏膜下层的同时锚定息肉及其周围的正常黏膜;(iv)用电灼器切除息肉(图 1;视频 1)。C-EMR 过程中无口腔侧的粘膜切口。切除后,用水刀冲洗粘膜缺损,并用白光、窄带成像(NBI)和放大 NBI 内镜仔细观察切除边缘,以确定是否有残留的息肉组织。当放大窄带成像(NBI)内镜下的外观不确定时,还需使用靛蓝胭脂红放大内镜对残留组织进行检查。
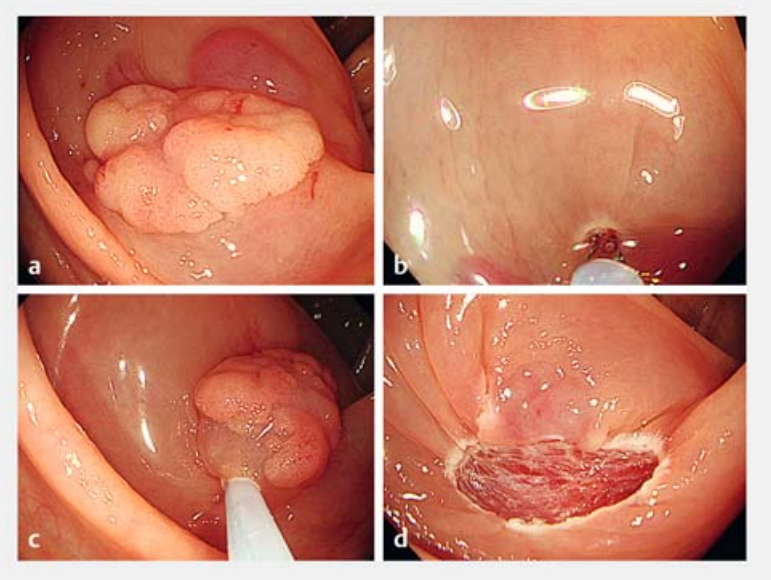
图 1. 显示锚定内镜粘膜切除术(A-EMR)步骤的内镜图像。内镜粘膜切除术(A-EMR)的步骤,包括a 黏膜下注射;b 在息肉的口腔侧做黏膜小切口。c 将息肉包括其周围的正常粘膜切除。d 使用电烧进行切除。
这项研究的主要结果是A-EMR组和C-EMR组之间完全切除率的差异。次要结果包括整块切除率、R0切除率、总手术时间、直到第一次圈套完成的手术时间以及不良事件的发生率。主要结果通过意向治疗(ITT)分析进行分析。类别结果由95%CI的相对风险(RR)表示。连续结果由95%CI的中值差异表示。由于每个患者可能有一个以上的息肉,因此使用广义估计方程(GEE)来控制患者内部的相关性。
结果
分别采用A-EMR和C-EMR切除息肉105和106个,意向治疗人群中,A-EMR组完全切除率为89.5%,C-EMR组为74.5%(相对风险[RR] 1.20,95%CI 1.04~1.38;P=0.01),A-EMR和C-EMR组整块切除率分别为92.4%vs 76.4%(RR 1.21,95%CI 1.06~1.37;P=0.005)和R0切除率分别为77.1%vs 64.2%(RR 1.18,95%CI 0.98~1.42;P=0.07)。A-EMR组总手术时间的中位数(四分位距)为3.2(2.6-4.1)min,C-EMR组为3.0(2.2-4.6)min(中位数差异0.2 min,95%CI−0.22至0.73;P=0.25),C-EMR组有一次延迟出血和一次穿孔。
在2020年4月至2021年1月期间,共有532名患者被纳入该研究(图2)。其中,368名患者被排除在外,因为他们在结肠镜检查时没有任何符合条件的息肉(无息肉;n=109),只有带蒂息肉(n=7),只有息肉<10 mm(n=245),只有息肉>25 mm(n=4),或者只有内镜下恶性息肉(n=3)。最后,84名符合条件的息肉患者(105名)和80名符合条件的息肉患者(106名)分别被随机分配到A-EMR和C-EMR组。
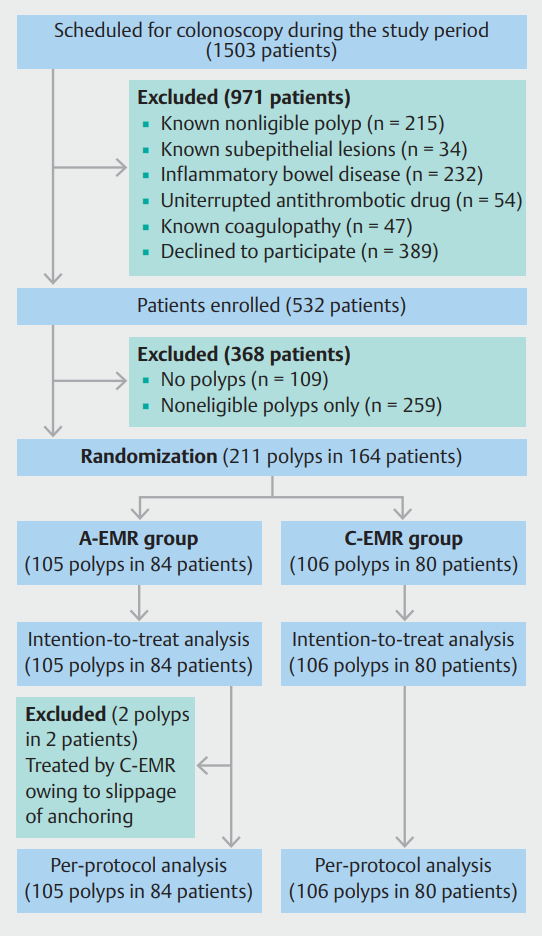
图2. 该研究的流程图。
表1显示A-EMR和C-EMR组患者及其息肉的基线特征,A-EMR和C-EMR组息肉的中位尺寸均为14mm,A-EMR和C-EMR组的息肉分别位于右侧结肠的占72.4%和81.1%,A-EMR和C-EMR组的形态分别为II型的占81.0%和76.4%。
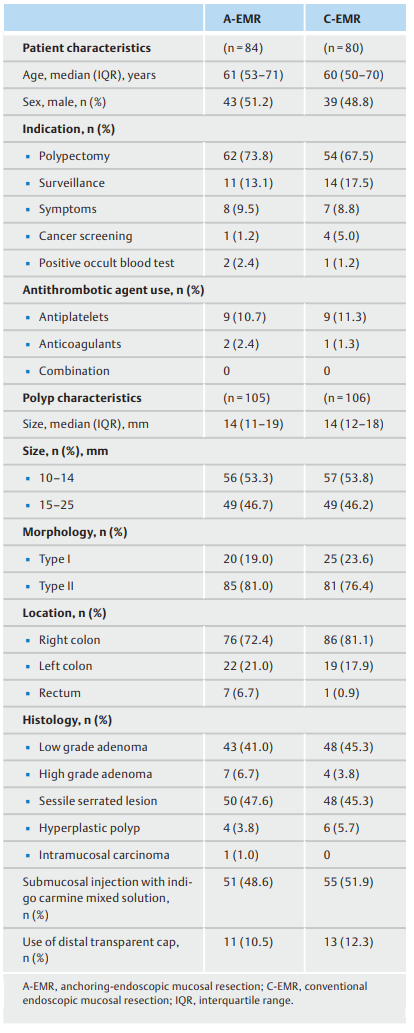
表1. 164例患者及其211例息肉的基线特征。
在意向治疗人群中,A-EMR组的完全切除率为89.5%,C-EMR组为74.5%(RR 1.20,95%CI 1.04至1.38;P=0.01)(表2)。A-EMR和C-EMR组的整块切除率分别为92.4%和76.4%(RR 1.21,95%CI 1.06至1.37;P=0.005)和R0切除率分别为77.1%和64.2%(RR 1.18,95%CI 0.98至1.42;P=0.07)。亚组分析如图3所示。A-EMR对于完全切除15 mm以上的结直肠病变和位于右侧结肠的病变更好。A-EMR对于完全切除扁平和突出的病变优于C-EMR。
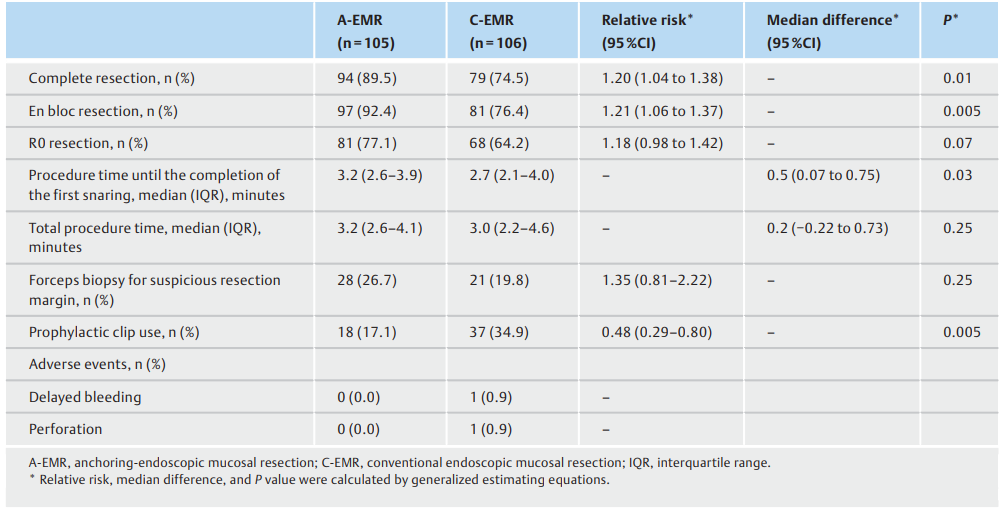
表2. 对意向治疗人群的研究结果。
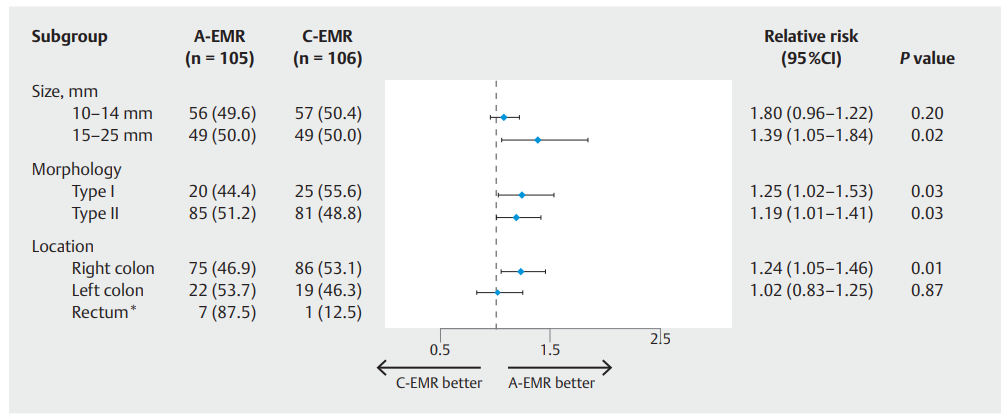
图3. 通过A-EMR或C-EMR完全切除息肉的亚组分析。由于样本量小,没有相对风险。
结论
A-EMR对大肠息肉的完全切除优于C-EMR。A-EMR可被认为是切除10 mm及以上大肠息肉的标准方法之一。
讨论
本研究中清楚地表明,对于10-25mm的无蒂息肉,A-EMR的完全切除率和整块切除率均高于C-EMR。10-20mm息肉的不完全切除率在以前的研究中已报道高达17.3%-20.8%。此外,≥20毫米的病变通常需要零星切除,而大多数<20毫米的病变通常可以通过EMR技术整体切除。众所周知,分段EMR与息肉切除术后复发率较高相关。该研究中,10-25mm的无蒂蒂息肉的A-EMR不完全切除率仅为10.5%。
内镜黏膜下切除术是大结直肠病变整体切除术的有效技术;然而,由于穿孔风险、手术时间延长和技术难度,该技术的应用仅限于具有浅表黏膜下侵犯或黏膜下纤维化的病变。
日本先前的一项研究也表明,与C-EMR相比,A-EMR显着提高了15-25mm无蒂病变的完整切除率(90.2%对73.1%;P=0.04);然而,A-EMR和C-EMR组之间的R0切除率没有统计学差异(73.2%对58.5%;P=0.19),可能是由于研究患者数量相对较少(每组n=41)造成的。日本研究中整体切除的定义与该研究中完全切除的定义一致,我们的亚组分析也显示A-EMR组的完全切除率高于C-EMR组,尤其是息肉≥15 mm时(RR 1.39,95%CI 1.05~1.84)。
这项研究有几个局限性。首先,研究仅在一个中心进行。第二,没有通过后续结肠镜检查评估息肉复发率。第三,内镜医师不能对分配进行盲法操作。
综上所述,A-EMR对10~25mm无蒂息肉的完全切除优于C-EMR,可推荐作为大肠息肉切除的标准方法。
欧洲胃肠道内镜学会(ESGE)及其附属学会的官方期刊。
Endoscopy为关于胃肠道内窥镜检查的最新技术和国际发展的重要期刊。在国际编委会的专家指导下,本刊提供高质量的内容,以满足全球内窥镜医师、外科医生、临床医生和研究人员的需求。
Endoscopy每年出版12期,内容包括高质量的综述论文、原创论文、前瞻性研究、有价值的诊断和治疗进展调查、以及对最重要的国内和国际会议进行的深入报道。文章经常辅以在线视频内容。
在Endoscopy上出版的所有论文都经过严格的同行评审。基于在线投稿和快速处理,保证了电子版和印刷版的出版速度。
