
Importance of Histopathological Grading for Treatment Selection in Malignant Mesothelioma
组织病理分级对恶性间皮瘤治疗选择的重要性
Türk et al.
**中文内容仅供参考,一切以英文原文为准。
背景 上皮样恶性胸膜间皮瘤(MPM) TNM分期的复杂性可能导致选择错误的治疗方式,造成对生存期望值低的患者进行重大手术干预。
方法 本研究纳入69例I期上皮样MPM患者,其中27例患者进行切除术/去皮质术(P/D)+多模式治疗(MMT)(P/D [MMT]组),42例患者进行化疗或放化疗(CRT组)。在对总生存期进行初步评估后,将所有患者按照组织病理参数和治疗类型进行分组,并对各组进行二次生存期评估。
结果 41例患者为男性,平均年龄61.8岁。P/D(MMT)组中位生存时间为26个月,CRT组中位生存时间为19.6个月,但差异无统计学意义。按病理标准对组织病理学低级别肿瘤患者进行分组后,P/D(MMT)组中位生存时间为32.4±2.9个月,CRT组中位生存时间为21.9±3.2个月。高级别肿瘤患者中,P/D(MMT)组中位生存时间为18.3±2.6个月,CRT组中位生存时间为17±4.4个月。在低级别肿瘤患者中,P/D(MMT)组生存期较长;在高级别肿瘤患者中,两组的中位生存期相近。
结论 在上皮样MPM中,胸腔镜胸膜活检的组织病理学分级在选择P/D和MMT患者时是准确的。
前言
恶性胸膜间皮瘤(MPM)是一种罕见的恶性肿瘤,起源于间皮细胞,并与石棉暴露有关。虽然对于早期MPM患者,首选治疗方式是宏观完全切除,并结合全身化疗和放疗的多模式方法,但大多数患者在晚期确诊时才接受化疗。在选择患者进行多模式治疗(MMT)时,除临床资料外,没有常规使用的因素,如分期、组织学类型、表现状况等,可以在适当的情况下提高生存率,在不利的情况下避免不必要的手术。
TNM分期在选择MMT患者时至关重要,但由于MPM的临床表现、生长和扩散模式与实体瘤有本质上的不同,而且局部侵袭器官(如心包和横膈膜)在某些病例中只能在术中检测到,因此TNM分期本身可能存在不足。因此,在过去的10年里,人们进行了各种研究,以确定能更好地评估TNM分期与生存时间和预后差异的病理参数,并提出了一些替代的分级系统。Nicholson等人2020年的研究建议病理学家对所有MPM患者的活检材料进行常规分级。
本研究旨在评估经胸腔镜(VATS)胸膜活检诊断为上皮样MPM和根据TNM系统分级为I期的患者的活检标本的组织病理学分级,对生存的影响及其在选择胸膜切除/去皮质术(P/D)和MMT患者中的功效。
材料与方法
研究人群
本研究纳入了2016年至2020年在本院经VATS胸膜活检诊断为上皮样MPM的69例临床I期患者。其中,27例患者接受了P/D和MMT治疗,42例患者接受了化疗或放化疗。本研究回顾性地评估了患者资料,包括年龄、性别、主因、肿瘤位置、治疗方式(MMT、化疗、放化疗)和生存期,并且获得了当地伦理委员会批准(No: 2012-KAEK-15/2178)。
VATS胸膜活检包括至少四个不同区域的多次胸膜下脂肪组织活检,包括膈面、肋膈隐窝、心膈间隙、胸膜壁侧壁,必要时还包括脏胸膜。本研究评估了纵隔胸膜、胸壁、横膈膜、心包和内脏胸膜,以选择患者在VATS期间进行P/D。
除VATS胸膜活检外,所有患者均进行PET/CT以评估远处转移灶和淋巴结。接受手术治疗的患者给予MMT治疗,临床上认为不能手术且拒绝手术治疗的患者给予化疗和预防性局部放疗,从而产生两组患者。铂基培美曲塞被用作化疗药物。所有接受治疗性放疗的患者均接受调强放疗。
病理检查
病理分析基于对VATS获得的活检标本。在免疫组化评估证实上皮样MPM诊断后,检查每例患者体现肿瘤的苏木精和伊红染色切片(2-18片)。检查所有玻片的核异型性、核分裂计数和坏死。用奥林巴斯BX53显微镜在10个高倍视野(400)下对有丝分裂最活跃的区域进行有丝分裂计数。病理评分按照Kadota等人提出的上皮样MPM核分级系统标准进行(表1)。
Rosen等人在Kadota等人的核分级系统中加入坏死参数,将核I级和核II级无坏死的患者划分为“低级别MPM”,核II级有坏死和核III级的患者划分为“高级别MPM”。
本研究比较了接受P/D治疗的患者(P/D [MMT]组)和接受化疗/放化疗的患者(CRT组)在核异型性、核分裂计数、核分级、坏死和组织病理学分级方面的生存时间。
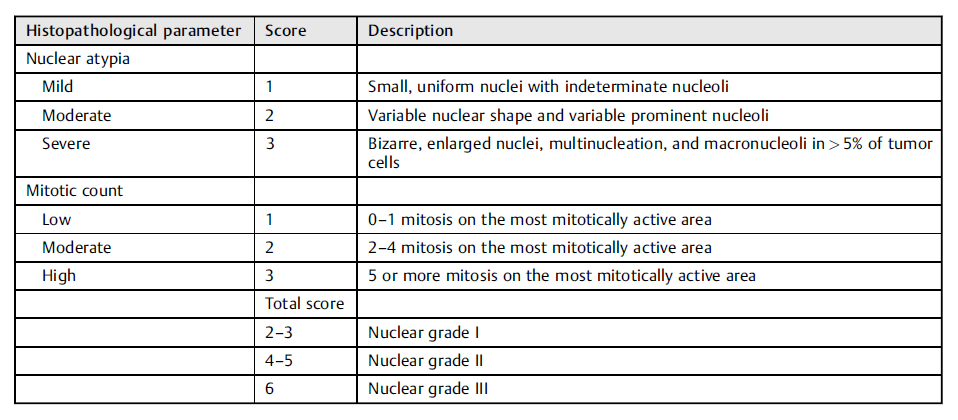
表1. Kadota等人的核分级系统
统计分析
采用IBM SPSS统计标准并发用户V26 (IBM Corp., Armonk, New York, United States)软件包对数据进行统计分析。描述性数据以单位数(n)、百分比(%)和生存时间的中位数标准差值给出。使用Kaplan-Meier分析中的log-rank (Mantel-Cox)检验,通过分类变量对组间生存时间进行比较。采用单指数Cox回归模型评估患者的社会人口学和临床特征对生存的影响。当p值<0.05时被认为有统计学意义。
结果
研究组
患者平均年龄61.8岁。69例患者中男性41例(59.4%),女性28例(40.6%)。值得注意的是,50.7%的病例位于左侧(n = 35),49.3%的病例位于右侧(n = 34)。
69例患者中27例接受P/D (MMT)治疗,42例患者接受化疗或放化疗。两个治疗组在年龄(p = 0.078)、性别(p = 0.206)、核异型性等级(0.752)、核分裂计数(0.165)、核等级(0.968)、有无坏死(0.237)和组织病理学等级(0.255)方面无显著差异。图1为患者病理检查标本。
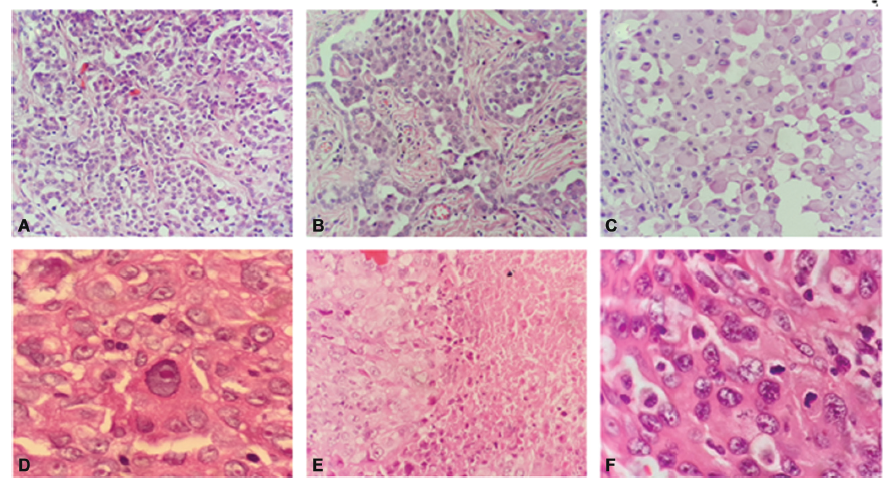
图1. (A)肿瘤细胞,细胞核均匀,苏木精和伊红(HE),×200(轻度核异型性);(B)核仁不确定的细胞,HE,×400(轻度核异型性);(C)不同直径和形状的细胞核,HE,×400(中度非典型核);(D)大核,HE,×1000(严重核异型性);(E)坏死区域,HE,×400;(F)有丝分裂图,HE,×1000。
研究组的中位随访时间为22.5±2.0个月。无论采用何种治疗方法,对患者生存时间的评估显示,核非典型性分级、核分级和组织病理学分级是有统计学意义的变量(表2)。
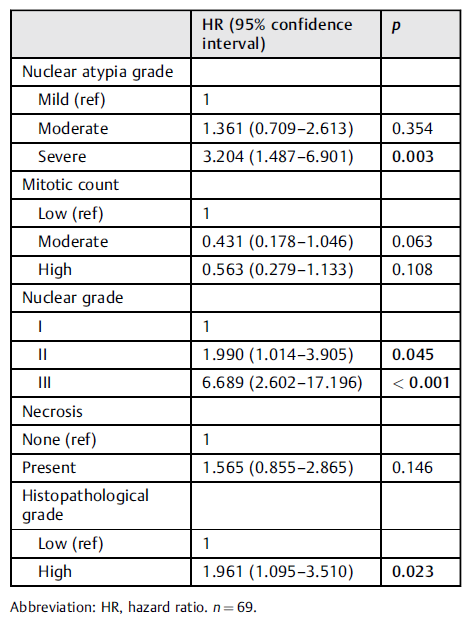
表2. 独立于组的病理变量生存分析(n=69)
P/D(MMT)组2年生存率为64.5%,3年生存率为13.6%;CRT组2年生存率为29.8%,3年生存率为15.9%。P/D(MMT)组中位生存时间(95%可信区间)为26(20.3-31.7)个月,CRT组中位生存时间为19.6(16.8-22.3)个月,差异无统计学意义(log-rank=2.736;p=0.098)(图2A)。P/D(MMT)组和CRT组间的核异型性分级、核分裂计数、核分级、坏死和组织病理学分级对生存的影响的评估显示,它们仅在低分级患者中表现出显著差异(分别为32.4±2.9个月和21.9±3.2个月;p=0.041)。其他变量没有显著差异(表3)。图2B为低级别肿瘤治疗组的生存曲线。
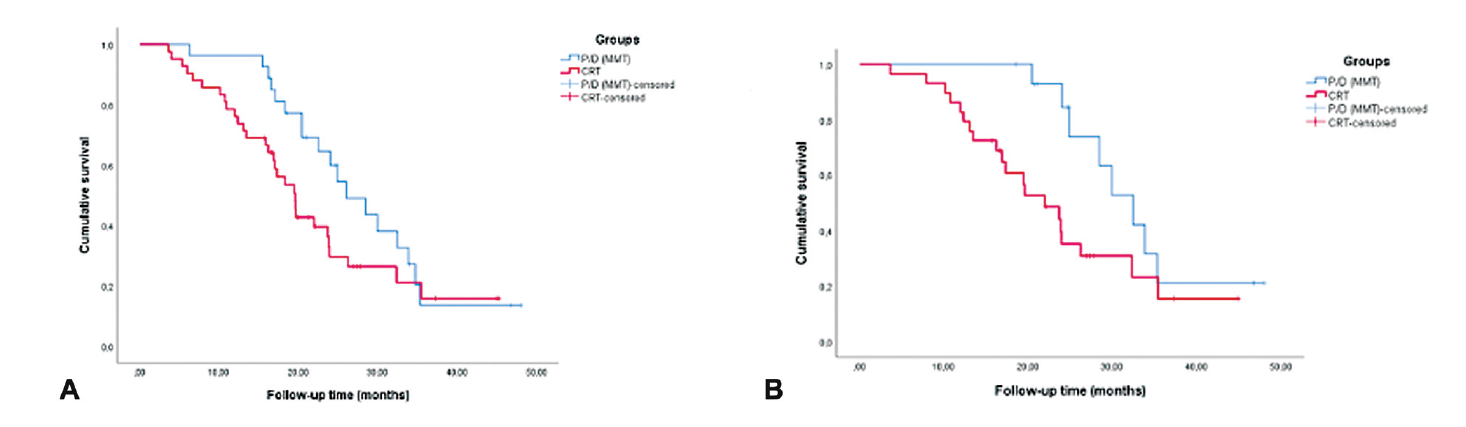
图2. (A)治疗组生存曲线;(B)低级别肿瘤治疗组的生存曲线
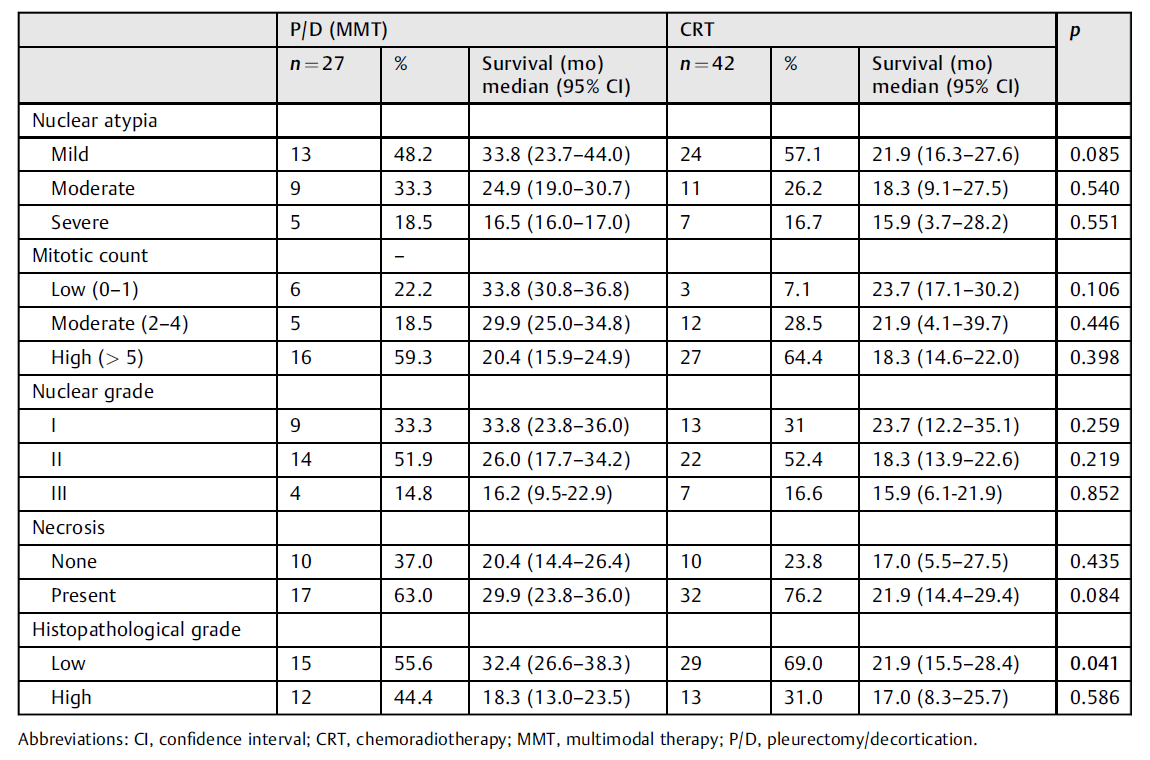
表3. 根据组织学特征和病理结果比较和评价治疗组的生存率
评论
本研究的组织病理分级生存分析显示,低级别肿瘤P/D (MMT)组10.5个月的中位生存时间差异有统计学意义。高级别肿瘤治疗组生存期差异无统计学意义。这说明可以选择根据VATS活检材料判定为低分级的患者进行P/D和MMT(图3)。
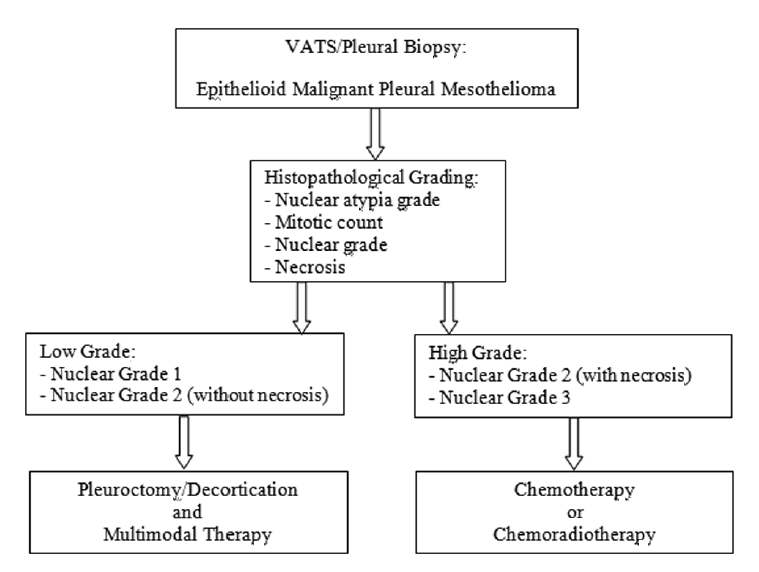
图3. 恶性胸膜间皮瘤组织病理分级的治疗方案推荐
在上皮样弥漫性MPM患者中,临床分期是目前主要的预后因素。许多作者描述了组织学分型对预后的重要性。Kadota等人认为,与双期或肉瘤样MPM无生存差异的多形性亚型是上皮样MPM侵袭行为的预测因子。选择MPM患者进行TNM分期治疗的困难促使Kadota等人在2012年提出了一种病理学上方便的新分级系统。在对232名以前诊断为上皮样MPM的患者的研究中,他们报道了病理标本中的核异型性和核分裂计数可预测生存期,因此使用这两个参数定义了一个核分级系统。作者表示,新系统比TNM分期和其他工具更精确地估计生存时间,也有助于预测肿瘤复发时间。研究指出核级I组患者的中位生存时间为28个月,核级II组患者的中位生存时间为14个月,核级III组患者的中位生存时间为5个月。然而,研究人员通过不同的方法获得了MPM石蜡块,如P/D、胸膜外肺切除术和VATS胸膜活检。Mlika等人在他们的小规模研究中也注意到核非典型性与生存时间之间的显著关联。本研究确定了核非典型性分级和核分级显著影响生存时间,而与治疗类型无关。
Demirag等人将MPM中的坏死与预后不良联系起来。在2018年发表的一项包括776名MPM患者的多中心研究中,Rosen等人提出了一种新的组织病理学分级系统,通过将坏死纳入核分级系统,从而更好地估计总体生存时间。研究表明,存活与核级别、坏死状态、生长模式、核异型性和有丝分裂计数之间存在显著相关性。作者报道,核级I无坏死患者的中位生存时间为29个月,核级I有坏死和核级II无坏死的患者的中位生存时间为16个月,核级II有坏死的患者的中位生存时间为10个月,核级III患者的中位生存时间为8个月。然而,该研究的手术类型并不是随机的,并且如同Kadota等人的研究,采用了不同的方法获得活检材料。此外,在Rosen等人的多中心研究中,缺乏患者的分期资料,因此活检的患者可能比手术切除的患者处于更晚期。相反,本研究在一定的日期范围内形成了一个仅由I级患者组成的孤立组,如此对生存时间按组织病理分级的比较不会因TNM分期而影响生存时间的变化。单独的坏死参数不能预测生存,但组织病理学分级,即核分级和坏死参数的结合,是生存时间的重要预测因子。
Nicholson等人的研究指出,组织病理学分级可用于区分侵袭性肿瘤,并选择患者进行MMT和手术治疗。因此,他们建议病理学家对MPM患者的活检材料进行常规分级。根据Rosen等人提出的分级系统,他们将核级I和核级II无坏死的肿瘤组织病理学分类为“低级别肿瘤”,核级II有坏死和核级III肿瘤组织病理学分类为“高级别肿瘤”。作者指出,这种分类对估计生存是有益的。此外,Habougit等人分析了116例MPM患者的组织病理学标准(主要基于VATS胸膜活检标本),发现存活与核分裂计数、不典型有丝分裂、核异型性、核仁突起和坏死状态之间存在显著相关性。但作者强调,该结果仅适用于上皮样MPM。他们研究的目的是确定手术实际受益的患者群体。表4总结了已发表的关于MPM的组织学参数的文献。
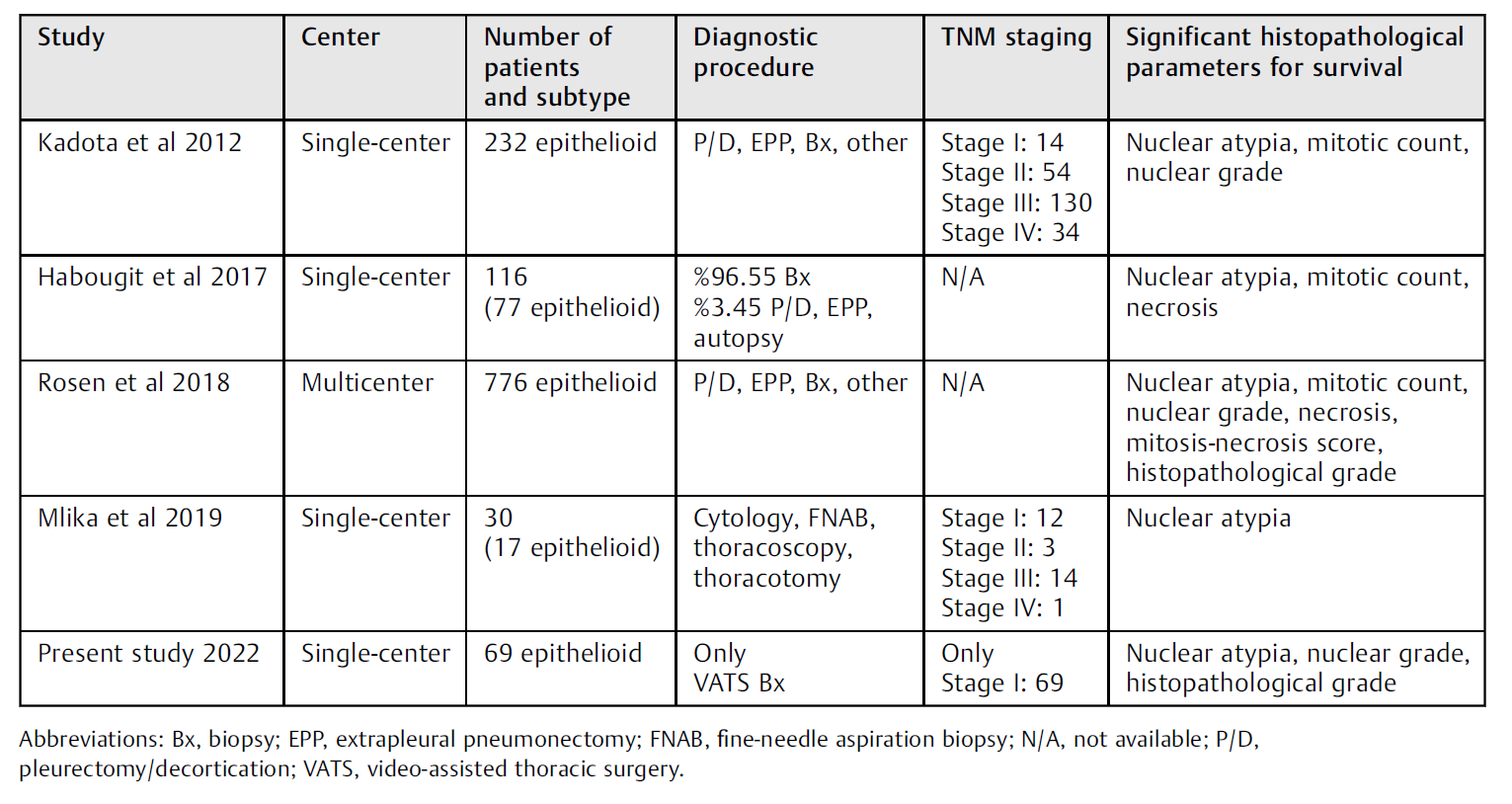
表4. 已发表的恶性胸膜间皮瘤组织学参数
与文献相比,本研究通过比较行手术和未行手术的上皮样MPM患者,探讨了组织病理学分级标准在选择不同治疗类型时的可用性。两组间核异型性和核级别的中位生存时间存在差异,但生存期无显著差异,这可能与两组患者数量少和存在存活患者有关。
理想情况下,胸膜活检应包括至少三个不同区域的含有胸膜下脂肪组织的多份材料。因此,在病理检查中可以推断肿瘤的浸润深度。MPM的准确诊断和组织学分型需要大量的肿瘤组织。由于其视觉上的优势和安全性,以及它可以通过剥离所有胸膜层进行充分的组织活检,VATS是首选的方法。对于MPM,欧洲呼吸学会和欧洲胸外科协会指南尤其推荐使用VATS进行胸膜活检以获得多处和深部组织活检,据报道,其预测价值高达99.7%。除了诊断的准确性,VATS还允许对胸膜腔进行广泛的观察,使患者的分期程序、潜在可切除肿瘤的识别和选择患者的手术方式成为可能。在本研究的临床中,对所有患者应用一种诊断性的VATS方法以及术前成像,以准确地检测TNM分期中的“T”成分,并区分潜在的可切除肿瘤。T4的患者被排除在本研究之外。
已发表的文献已经确定了组织病理学参数对生存的影响。本研究是首个在接受手术和未接受手术的MPM患者之间比较这些参数的研究。事实上,本研究在生存分析中只包括了一定日期范围内的I期上皮样MPM患者,这一方面是研究人群有限的原因,另一方面也是本研究的一个独特特点。
总之,所有疑似MPM的病例都应进行VATS胸膜活检组织病理分级。从生存角度看,被判定为“低级别”的患者可以从P/D和MMT中获益最大。未来对更多大型队列研究可能会证实本研究的结论。
本期中文解读
彭榆莉
/初稿
郑子龙
/初审
范成铭
/校审
范成铭,博士
The Thoracic and Cardiovascular Surgeon 编委
中南大学湘雅二医院
范成铭博士的研究方向是心血管外科、缺血性心脏病的干细胞治疗。他主持了国家自然科学基金青年项目、湖南省自然科学基金优秀青年项目等多项课题。已在国际期刊发表学术论文55篇。他还是美国心脏协会AHA成员、动脉硬化、血栓形成和血管生理学委员会成员、国际动脉粥样硬化学会会员。
德国胸心血管外科学会会刊。
The Thoracic and Cardiovascular Surgeon 发表来自国际公认的胸心血管外科医师、心脏病学家、麻醉学家、生理学家和病理学家的最高标准文章。本刊是这一领域工作者的重要资源。
原创论文、简讯、综述和重要会议公告将报告关键的临床进展,同时为读者提供心血管和胸外科的理论背景。病例报告在我们的开放获取姊妹期刊The Thoracic and Cardiovascular Surgeon Reports上发表。
