
#Thieme未来星计划荣誉推出神经外科专题,我们将与未来星计划的小伙伴们持续推荐解读与神经外科学相关的论文与研究,欢迎关注。同时,欢迎感兴趣的小伙伴加入我们。
本期推荐 & 解读 BY
亚东 | 首都医科大学
↓ 神经外科专题丨110
垂体肿瘤发生非连续颅内扩散或全身转移时,称为垂体癌。垂体癌非常少见,约占垂体肿瘤的0.1%~0.2%。 多种治疗方法如手术、放化疗等只能起到暂时缓解的作用。 本病的临床特点是远处转移,可转至大脑、脊髓、软脑膜、骨、肝、淋巴结、卵巢、心脏及肺。 临床进展多变但结局必然,大多数患者于1年内死亡。绝大多数垂体癌具有内分泌学活性,根据分泌的激素不同,可将其分为催乳素(prolactin,PRL)、促肾上腺皮质激素(adrenocorticotrophic hormone,ACTH)、生长激素(growth hormone,GH)、促性腺激素及促甲状腺激素(thyroid-stimulating hormone,TSH)分泌型腺癌。绝大多数(2/3)垂体癌为PRL或ACTH分泌型腺癌。临床上常需与侵袭性垂体腺瘤鉴别,但仍无法完全区分。此研究报道了一例伴有颅脑、脊髓多处转移的垂体癌患者。
J Neurol Surg A Cent Eur Neurosurg 2023; 84(04): 394-398
DOI: 10.1055/s-0041-1739229
Case Report
Cranial and Spinal Metastasis of a Nonfunctioning Pituitary Adenoma: Report of a Case
Spindler et al.
中文内容仅供参考,一切以英文原文为准。
病历阐述
2001年,一名42岁女性因双颞侧偏盲行经蝶无功能垂体腺瘤次全切除术。6个月后,由于肿瘤进展,患者行经颅入路手术切除。3年后,患者再次行经蝶手术,术后行放射治疗。在初次诊断后11年,尽管进行了替莫唑胺(TMZ)化疗,但磁共振成像(MRI)仍显示肿瘤进展。再次经颅手术,术后化疗改为贝伐单抗治疗。随访3年期间进行了67个周期的贝伐单抗治疗。每次手术后,组织病理学结果显示无功能腺瘤增殖指数增加。2016年,距离首次手术治疗15年后,患者因卒中后左侧偏瘫和右侧眼肌麻痹就诊我院神经外科。尽管患者持续进行贝伐珠单抗治疗,但MRI显示肿瘤又发生了占位性进展,浸润海绵窦并包围了颈内动脉(ICA)。行额颞入路切除颅中窝肿瘤,海绵窦肿瘤几乎完全切除,但在ICA上有一小块残留。术后病理学示无功能腺瘤,伴有散发的不典型核分裂象,增殖活跃;所有免疫组织学检测的激素受体均为阴性。p53在一些细胞核中聚集,Ki67在10%的细胞核中呈阳性免疫组织化学状态。肿瘤次全切除后,行伽马刀等辅助治疗。
1年后 MRI随访显示幕上和幕下脑膜肿瘤,包括颈髓、胸髓和腰髓,ICA上的残余保持稳定。氟脱氧葡萄糖正电子发射断层显像(FDG-PET)未见其他恶性肿瘤征象;因此排除了不明原发肿瘤的转移。腰椎穿刺脑脊液的组织病理学检查发现了细胞增多,但未得出具体结果。对左侧中央区脑膜肿瘤进行了诊断性切除。术中发现与皮质无明显粘连,似乎比之前腺瘤具有更坚实的一致性。在组织病理学分析中,发现为无功能垂体腺瘤转移,细胞分裂率高(几乎每个细胞核都有p53聚集,ki67免疫阳性10-20%),生长抑素受体亚型2A(sst2A)轻度阳性。免疫组化结果未发现激素受体表达,再次被诊断为无功能腺瘤。多学科讨论后,决定行帕瑞肽(生长抑素类似物)治疗,以及全脑和脊髓放疗。患者进行帕瑞肽治疗得到了以下证据支持:sst2A呈阳性,以及关于帕瑞肽治疗肢端肥大症和库欣病的报道。虽然没有强有力的证据表明帕瑞肽治疗无功能腺瘤的有效性,但在这类患者中,个别病例与替莫唑胺联合治疗显示出积极的作用。末次手术后4个月MRI显示颅内和髓内结果稳定。患者无偏瘫进展,无新发神经功能缺损。6个月后患者死亡。
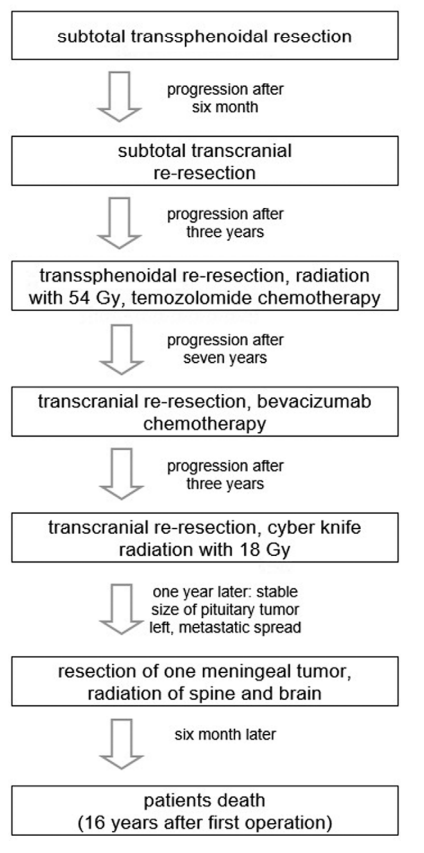
图1:疾病进程
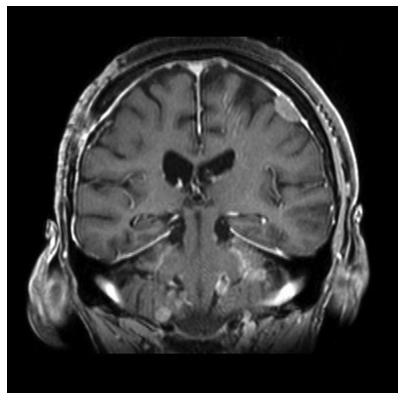
图2:头部冠状位T1增强MRI。
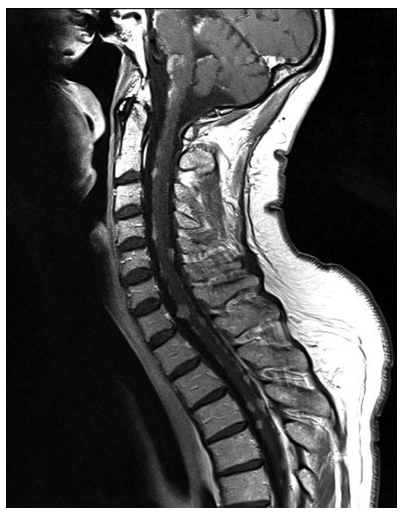
图3:颈椎矢状位T1增强MRI。
讨论
垂体腺瘤的发病率为7.5-15/10万,而垂体癌好发于先前有垂体肿瘤病史的30~40岁的患者,无性别差异。大约75%的垂体癌患者是经尸检诊断的,因此目前报道的患病率可能偏低。垂体癌的潜伏期为数月至18年,平均6.6年,患者平均生存期约为2年(0.25-8年) 。垂体大腺瘤患者治疗后易发展为垂体癌。演变为垂体癌的垂体腺瘤一般具有以下特点:(1)较早就具有侵袭性行为;(2)对标准的治疗方法无反应或治疗后很快复发。垂体腺癌是一种罕见疾病。2010年发表的一篇综述概述了包含154例病例的124篇文献。最常见的病理类型的是ACTH或催乳素型。免疫组化显示无功能肿瘤或生长激素(GH)、TSH、LH或FSH阳性的肿瘤较少见。无功能性垂体癌的相对发生率为12% -13%。最常见的转移方式是全脑脊髓播散(45%),其次是全身性播散(39%)或全脑脊髓和全身性播散同时发生(16%)。
垂体癌的病因包括垂体腺瘤患者先前接受过放射治疗、术中垂体微腺瘤发生播散、垂体腺瘤恶性进展及原发性癌。目前,尚不清楚致癌物质或辐射在垂体癌发展中的作用。早期染色体突变和原癌基因的表达可能在垂体癌中起着重要作用。研究发现,染色体14q的增加可能参与垂体腺瘤的进展和恶性转化。人体抑癌基因p53在几乎所有垂体癌和15%侵袭性垂体腺瘤患者中发生突变,在良性垂体腺瘤中则未发生。抑癌基因Rb的缺失也可能与之有关,研究发现Rb邻近基因位点的缺失在多数侵袭性垂体腺瘤和一些垂体癌患者中出现。有研究报道垂体癌中nm23蛋白表达水平下降,其表达水平与海绵窦浸润呈负相关。突变的H-ras基因可出现在侵袭性垂体腺瘤和转移性垂体癌中,而高水平的c-myc基因也在多种侵袭性垂体腺瘤中被发现。显著增高的半乳凝素3、抑癌基因p27的减少或缺乏可能也发挥着作用。其次,在ACTH和促性腺激素分泌型腺癌中可出现HER-2 / neu原癌基因的表达。活化的表皮生长因子受体在垂体癌细胞中显著增高,提示其在垂体腺瘤的进展中发挥作用。其他基因如c-fos和bcl-2,成纤维细胞生长因子2和4尚在研究中。Hanahan和Weinberg报道垂体癌相关基因的发展有以下特点:(1)维持增殖信号;(2)逃避生长抑制;(3)抗细胞死亡;(4)无限复制;(5)血管生成;(6)侵袭和转移。
大多数垂体癌来源于垂体腺瘤,在诊断之前必须先排除其他部位转移性肿瘤的存在。组织学浸润对垂体癌的诊断价值不大,也无法确定垂体肿瘤的恶性程度,目前普遍认为存在远处转移是诊断垂体癌的标志,其确诊基于以下标准:(1)组织学检查发现存在原发性垂体腺瘤;(2)排除其他部位的原发性肿瘤;(3)确定垂体腺瘤发生转移;(4)转移肿瘤的结构特点或标志物的表达对应或相似。
垂体癌的治疗方案包括手术切除、放疗和化疗。已经发表了使用贝伐单抗、洛莫司汀(CCNU)、卡铂、顺铂、环磷酰胺、依托泊苷、甲氨蝶呤、TMZ或长春新碱治疗的病例。尽管运用多种治疗方法,垂体癌的预后仍然很差。伴有全身转移的垂体癌患者的中位生存期为12个月,而转移局限于中枢神经系统的垂体癌患者的平均生存期为2.6年。手术切除虽然疗效不佳,但可以全部或大部分切除垂体的癌组织,缓解组织受压症状,同时还可协助诊断。立体定向放射治疗的运用最为广泛,疗效较好。若肿瘤靶点靠近正常组织,治疗最初的5~6周内给予小剂量放疗,之后再增加剂量(分级放射治疗)。放射治疗的形式包括伽玛刀、直线加速器、射波刀及质子束治疗,但目前尚无临床试验证明放疗可提高垂体癌患者的生存率。然而,放疗在某些情况下能使肿瘤的进展延迟。药物治疗分为控制激素分泌治疗和抗肿瘤增殖或促细胞凋亡治疗。前者对肿瘤的生长起间接作用,而后者可间接降低激素水平。总之,高分泌型垂体癌的药物治疗一般与垂体腺瘤不同。多巴胺激动剂如溴隐亭、培高利特、喹高利特及卡麦角林等只能缓解PRL分泌型腺癌的转移。但是对已运用抗雌激素治疗的PRL分泌型腺瘤和某些无功能垂体腺瘤患者,结果却不令人满意。GH分泌型腺瘤和某些ACTH分泌型腺瘤可表达生长抑素受体,这为使用促生长素抑制素治疗GH分泌型腺瘤提供了依据。最近的研究也表明,这些配体可使大约30%GH分泌型垂体腺瘤显著缩小。但是,奥曲肽在GH分泌型腺癌中的运用目前还不成熟。
由于垂体癌的罕见性,目前尚无全身化疗的临床研究。多种单药和联合化疗已运用于垂体癌的治疗,包括顺铂、卡铂、依托泊苷、阿霉素、达卡巴嗪、环磷酰胺、丙卡巴肼、长春新碱、米托坦及甲氨蝶呤。但垂体癌患者的反应性差异较大。最近的研究表明,环己基-氯乙基亚硝基脲和5-氟尿嘧啶有可能减缓疾病的进展。最近,TMZ已用于治疗垂体癌或侵袭性垂体腺瘤。TMZ是高级别胶质瘤的标准疗法,作用机制除了通过使DNA甲基化发挥细胞毒性作用外,还能抑制DNA修复酶的癌症酯酶和转葡糖基酶。研究表明,TMZ和放疗对于垂体癌具有协同作用。TMZ的不良反应包括皮疹、恶心及骨髓抑制,优点是能抑制各个阶段肿瘤细胞的生长。因此,对于生长缓慢的肿瘤患者,如垂体腺瘤,可能更适合采用TMZ治疗。
结论
垂体癌的诊断和治疗尚存在诸多的困难,现有的治疗方法尚无法有效控制肿瘤进展,未来诊断手段的发展和分子靶向药物的运用将会为垂体癌患者带来希望。
Journal of Neurological Surgery (JNLS) 为同行评审期刊,发表原创研究、综述论文和涵盖神经外科各个方面的技术说明。JNLS的重点包括显微外科手术以及最新的微创技术,如立体定向引导手术、内窥镜检查和血管内手术。它分为两部分,交替出版。Part A涵盖纯粹的神经外科专题,Part B专门介绍颅底手术技术和方法。
JNLS目前是几个国家和国际神经外科和颅底学会的官方期刊。
JNLS Reports是Journal of Neurological Surgery的姊妹期刊,为开放获取神经外科和颅底病例报告期刊。
