
#Thieme未来星计划荣誉推出神经外科专题,我们将与未来星计划的小伙伴们持续推荐解读与神经外科学相关的论文与研究,欢迎关注。同时,欢迎感兴趣的小伙伴加入我们。
本期推荐 & 解读 BY
亚东 | 首都医科大学
↓ 神经外科专题丨99
烟雾病 (MMD) 是一种病因不明的、以双侧颈内动脉(ICA)末端及大脑前动脉、大脑中动脉起始部慢性进行性狭窄或闭塞为特征,并继发颅底异常血管网形成的一种脑血管疾病。烟雾状血管是扩张的穿通动脉,起着侧支循环的代偿作用。患者的临床表现复杂多样,包括认知功能障碍、癫痫、不随意运动或头痛,其中最常见的是脑缺血,可表现为短暂性脑缺血发作(Transient Ischemic Attack,TIA)、可逆性缺血性神经功能障碍(Reversible Ischemic Neurologic Deficit,RIND)或脑梗死。自发性颅内出血多见于成年患者,主要原因是烟雾状血管或合并的微动脉瘤破裂出血,以脑室内出血或脑实质出血破入脑室最为常见,也可见基底节区或脑叶血肿,单纯蛛网膜下腔出血较少见。神经功能障碍与脑缺血或颅内出血部位等相关。
J Neurol Surg A Cent Eur Neurosurg 2022; 83(01): 052-056
DOI: 10.1055/s-0041-1723808
Review Article
Kun Hou, Kan Xu, Yuhao Zhao, Jinlu Yu
中文内容仅供参考,一切以英文原文为准。
由于脑缺血,脑内血管可与脑外血管之间形成侧支循环。脑膜中动脉(MMA)是颈外动脉(ECA)最重要的分支之一,在发生MMD时通常与脑内动脉吻合。在MMD的进展过程中,颅内动脉瘤可能在烟雾样血管内或外发展。位于硬脑膜吻合处的动脉瘤(transdural anastomotic aneurysms,TAA)常为假性动脉瘤,是MMD一种罕见的并发症。由于血流动力学压力升高和侧支循环血管脆弱,这些动脉瘤容易破裂。本文报道了一例极为罕见的TAA病例,对其自然病史进行了观察和随访,并对既往文献进行了全面回顾。
病例阐述
一名 53 岁的女性主因持续性头痛 11 天入院。既往高血压病史20年。体格检查颈强直,无其他异常。头部计算机断层扫描 (CT) 显示右侧颞顶和枕部慢性硬膜下血肿 (CSDH) 伴有中线移位。右侧枕叶有少量脑内血肿。CT血管造影(CTA)显示双侧 ICA 末端出现狭窄闭塞性改变,提示MMD;进一步的血管造影证实了 MMD 的诊断。在右侧 ECA 的选择性血管造影中,注意到 MMA 和 MCA 之间的吻合部位有假性动脉瘤存在,与右侧枕叶出血一致。患者及家属拒绝一切侵入性治疗。患者出院保守治疗后头痛逐渐好转,3个月后消失。2年后复查头部CT和CTA显示 CSDH 和枕部出血消退;在CTA上未见原有TAA。电话随访2年9个月,患者生活独立,无其他不适。
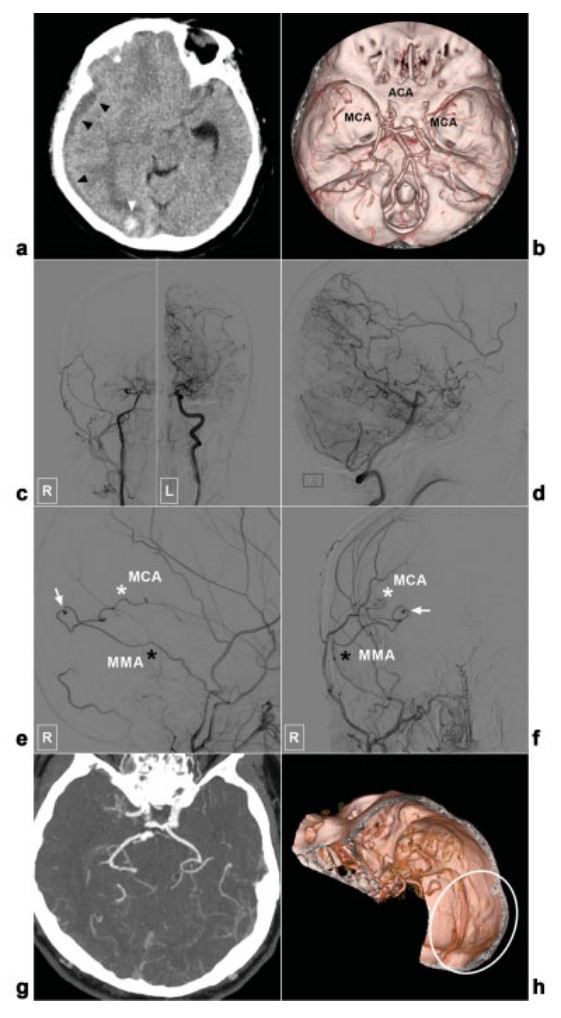
图 1:(a)头部 CT 显示新月形低密度硬膜下血肿(黑色箭头),中线向对侧移位。右侧枕叶也出现小血肿(白色箭头)。(b)头部 CTA 显示双侧ICA 末端狭窄闭塞性改变。双侧ACA和MCA主干消失。(c) 双侧ICA前后位血管造影显示双侧ICA末端和烟雾样血管狭窄闭塞性改变。(d)右侧椎动脉血管造影显示,大脑后动脉通过软脑膜侧支、胼胝体环和深部穿支为前循环提供血流。(e) 侧视图和 (f) 前后视图中右侧 ECA 的血管造影显示在 MMA(黑色星号)和 MCA 皮质分支(白色星号)之间的吻合部位存在动脉瘤(箭头)。(e)右侧 ECA血管造影侧视图和(f)正视图显示在 MMA(黑色星号)和 MCA 皮质分支(白色星号)之间的吻合部位有动脉瘤(箭头)。(g) MIP 图像和 (h) 2 年后 CTA 显示慢性硬膜下血肿和枕部出血的消退。先前的动脉瘤消失(白色圆圈)。
讨论
MMD主要表现为双侧ICA末端慢性进行性闭塞,作为一种代偿机制,脑内和脑外动脉之间的侧支循环将会建立。最常见的侧支循环动脉是MMA,因为它只需要穿透硬脑膜即可与软脑膜动脉吻合。在极少数情况下,在此过程中可能会形成TAA。在既往文献中,67% 的经硬膜侧支循环TAA来自MMA。此外,在枕动脉、颌内动脉和眼动脉分支的侧支中也发现有TAA的存在。
由于血流动力学压力升高和侧支循环血管脆弱,大多数(92%)TAA患者出现颅内出血。破裂的TAA在不同部位有不同的表现。由于大部分动脉瘤位于脑表面或靠近脑表面,常表现为自发性硬膜下血肿或浅表性脑出血。本例CSDH的发病机制可以从三个方面来解释。首先,继发于TAA破裂的急性硬膜下出血可进展为CSDH。其次硬脑膜边缘细胞的损伤起主要作用。根据目前的观点,CSDH 被认为是由硬脑膜边缘细胞损伤以及随后的血管生成、纤溶和炎症的级联障碍引起的。在TAA的发展和破裂过程中,硬脑膜边缘细胞可能受到损伤,最终导致CSDH。最后,MMD进展中的缺血环境可以促血管生成,这也可能有助于CSDH的发展。
TAA的病理特征常符合假性动脉瘤的特点,动脉瘤壁由胶原纤维和纤维蛋白组成,而非弹性纤维。TAA应积极治疗,防止再次破裂出血。TAA治疗具有挑战性,目前尚无统一意见,包括手术切除、血管内栓塞或两者的结合。颅内血肿体积较大的患者,优先考虑开放手术。但是,开放手术有损害侧支循环的风险,术后可能会造成新发缺血症状或加重,甚至大面积脑梗的可能。如果可以通过血管内治疗,TAE 是一种侵入性较小的选择。但是,由于载瘤动脉口径小、曲折,超选择性栓塞动脉瘤也非常困难。此外,从其近端部分闭塞载瘤动脉也会使患者面临侧支损伤的风险。TAA破裂患者的预后并不乐观。在既往报道病例中,58% (7/12) 的患者出现死亡或神经功能缺损。
根据复查影像学评估,此患者TAA自发消退。最近,Yamada 等人确定了 14 例与 MMD 相关的破裂外周动脉瘤自发消失的详细病例。动脉瘤内血栓形成可能是导致动脉瘤消退的主要原因。因此,在 TAA 的情况下,当直接治疗存在风险时,可以考虑保守治疗和密切的影像学随访。但是,应将潜在的出血可能告知患者及其家属。
临床建议
TAA 是 MMD 进展中的一种罕见病变。由于血流动力学压力升高和侧支循环血管脆弱,大多数 TAA 患者容易出现颅内出血。TAA 破裂患者的预后并不乐观。此类动脉瘤应给予积极治疗以防止再出血;但是,一些散发病例也可能会自发缓解,当直接治疗存在风险时,可以考虑保守治疗和密切的影像学随访。
