
#Thieme未来星计划荣誉推出神经病学专题,我们将与未来星计划的小伙伴们持续推荐解读与神经病学相关的论文与研究,欢迎关注。同时,欢迎感兴趣的小伙伴加入我们。
本期推荐 & 解读 BY
刘梦真 | 首都医科大学
↓ 神经病学专题丨11
心脏移植后的神经系统并发症很常见,包括脑血管事件(缺血性脑卒中、出血性脑卒中和短暂性脑缺血发作)、癫痫、脑病、中枢神经系统感染、恶性肿瘤和周围神经系统等并发症。尽管大多数神经系统并发症是暂时性的,但中风和中枢神经系统感染会导致高发病率和高死亡率。早期识别和及时处理这些严重并发症对于提高患者术后生存率和康复率至关重要。
Semin Neurol 2021; 41(04): 447-452
DOI: 10.1055/s-0041-1726285
Review Article
Neurological Complications in Patients with Heart Transplantation
心脏移植患者的神经系统并发症
Amra Sakusic, Alejandro A. Rabinstein
心脏移植是各种终末期心脏病的重要治疗手段。尽管在老年患者中手术风险较高,但是在目前先进的手术治疗技术和免疫抑制方案的帮助下,患者生存率不断提高。移植后并发症也随之而来,如肾功能衰竭、感染和神经系统并发症等。
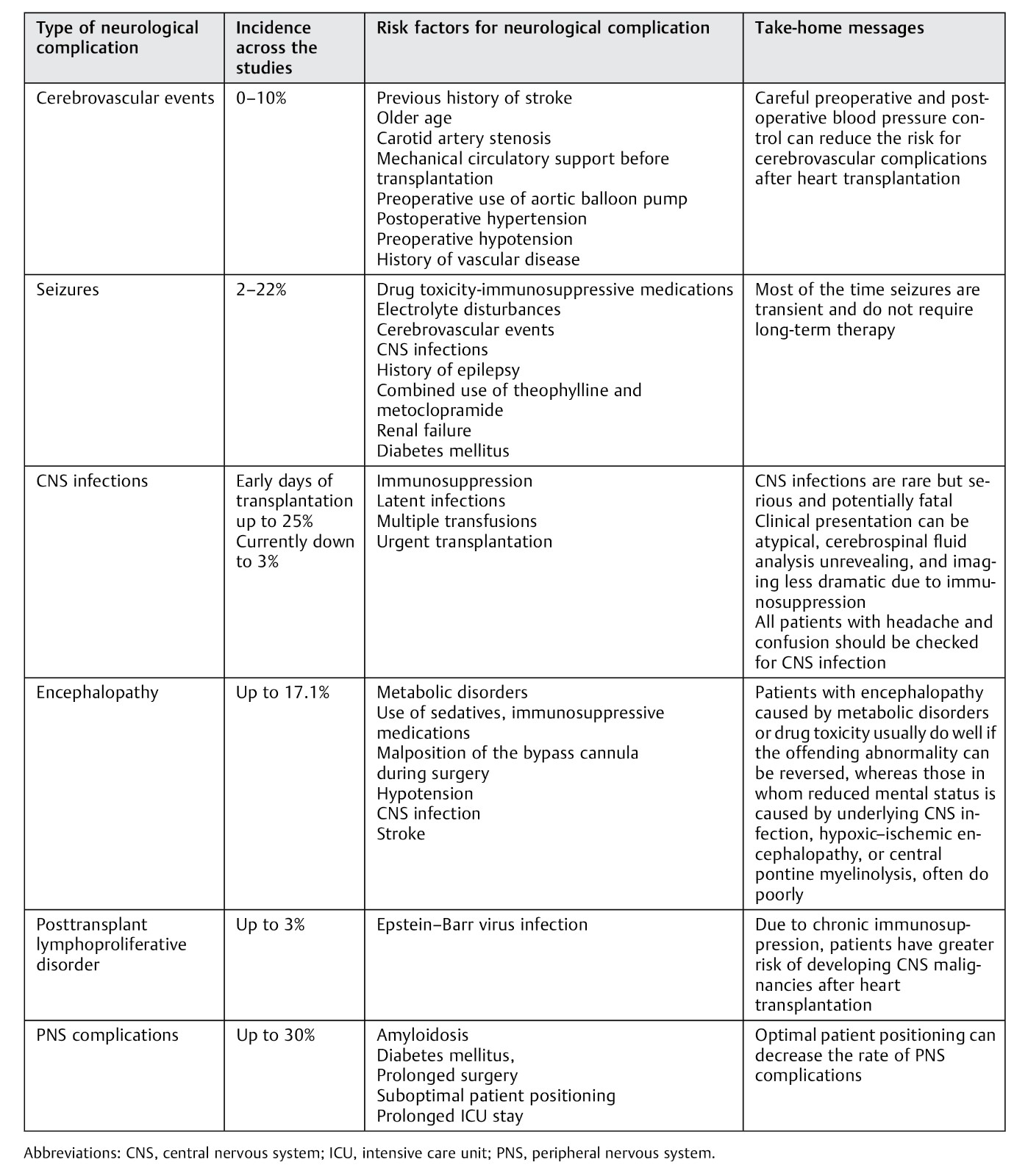
心脏移植后神经系统常见并发症
脑血管事件
心脏移植术后卒中发生率为3%~10%,是导致受者死亡的主要原因之一。一项纳入314例心脏移植受者的回顾性研究结果显示,术后脑血管事件发生率为7%,其中60%为缺血性脑卒中,28%为短暂性脑缺血发作,12%为脑出血。术前卒中史、颈动脉狭窄超过50%和高龄是心脏移植术后发生卒中的危险因素。术后高血压也会增加脑出血风险,故围手术期严格控制血压非常重要。
癫痫发作
据报道,心脏移植后癫痫发作的发生率为2-22%,可能与药物毒性(尤其是免疫抑制剂)、电解质紊乱、中枢神经系统感染和心脏移植前的恶性肿瘤或癫痫史有关。糖尿病和肾功能衰竭的患者术后发生癫痫的风险也会增加。大多数情况下,癫痫发作是由毒性代谢因素引起的,因此不需要长期服用抗癫痫药物。
心脏移植术后癫痫发作的患者应考虑可逆性后部脑病综合症(PRES)。PRES 与环孢素或他克莫司的使用密切相关,通过减少药物剂量,症状可很快缓解。但大多数研究显示PRES与药物浓度无关,治疗剂量的即可导致PRES,因此需要调整药物剂量或更换免疫抑制方案。
中枢神经系统感染疾病
尽管中枢神经系统(CNS)感染发生率(3%甚至更低)相对较低,但是死亡率极高。免疫抑制剂的应用,降低了移植后排斥,但往往也使神经系统感染的临床表现不典型。很多时候,头痛可能是提示CNS感染的唯一表现。因此,对于新发头痛和精神状态改变的患者都要警惕CNS感染。
细菌感染往往发生在移植后早期,常见的病原体包括诺卡氏菌、李斯特菌、烟曲菌、新型隐球菌等。有报道称,在年轻患者中还发生过西尼罗病毒脑炎和寨卡病毒脑膜脑炎等。一项包括384名患者的研究表明,多次输血或紧急移植的患者更容易发生中枢神经系统感染。
其他脑部并发症
心脏移植术后脑病轻者仅表现为意识改变,严重者甚至出现昏迷,目前认为代谢紊乱(电解质紊乱、糖代谢异常、肝肾功能损害)和药物毒性(特别是早期应用镇静剂和后期的环孢素和他克莫司)是主要原因。一项纳入70例心脏移植受者的回顾性研究结果显示,脑病是常见的神经系统并发症。12名脑病患者中,其中7例与PRES有关,3例与继发性缺血性脑血管损伤有关,2例与代谢紊乱有关。可逆性后部脑病综合症(PRES)通常表现为头痛、意识障碍、癫痫发作等神经系统症状,可随原发病的控制而缓解。但对于由神经系统感染、缺血缺氧性脑病或脑桥中央髓鞘溶解症引起的精神状态改变的患者,预后比较差。由于免疫抑制,患者在心脏移植后发生中枢神经系统恶性肿瘤的可能性增加,3%的心脏移植患者发生移植后淋巴组织增殖性疾病(PTLD),可能与E-B病毒感染有关。
周围神经系统并发症
目前关于心脏移植后周围神经系统的并发症研究较少。临床上最常见的多发性神经病 (33%),其次是肌肉病 (26%)、单神经病 (17%)、神经根病 (13%)、小纤维多发性神经病 (4%)、神经丛病 (3%) 和其他 (4%)。带状疱疹是常见的病原菌。心脏淀粉样变、糖尿病等患者更容易出现周围神经系统并发症。大多数病人出现症状多在移植后一年,这可能与长时间使用免疫抑制剂有关。
结论
尽管心脏移植后患者的护理有了很大的改善,但神经系统并发症仍然是一种相对常见的情况。在移植后的早期和晚期可能会出现缺血性卒中、脑病、癫痫、睡眠障碍和神经肌肉问题。尽管中枢神经系统感染发生率较前降低,但仍然是出现急性或亚急性神经功能减退的患者的主要考虑因素。
阅读本刊更多论文,请点击这里。
